
系
客
服

扫码留言


作者:
Hanae Saito
美国马里兰大学牙科学院牙周科助理教授
Stephen J. Chu
美国纽约大学牙科学院
Ashman牙周科和种植 / 修复兼职临床教授
Jonathan Zamzok
美国哥伦比亚大学牙科学院修复科临床副教授
Marion Brown
美国哥伦比亚大学牙科学院修复科临床助理教授
Richard Smith
美国哥伦比亚大学牙科学院修复科临床副教授
Guido Sarnachiaro
美国哥伦比亚大学牙科学院修复科临床助理教授
Mark Hochman
美国纽约大学牙科学院
Ashman牙周科和种植 / 正畸科临床副教授
Paul Fletcher
美国哥伦比亚大学牙科学院牙周科临床副教授
Mark A. Reynolds
美国马里兰大学牙科学院教授兼院长
Dennis P. Tarnow
美国纽约哥伦比亚大学牙科学院临床教授兼种植科主任
本文介绍了一项前瞻性研究结果,即在不翻瓣拔牙后拔牙窝内即刻植入平台转移设计种植体,颊侧跳跃间隙植骨和临时修复后,对(1)牙槽嵴颊舌向尺寸的改变和(2)种植体中部软组织厚度变化的临床效果进行评估。56名患者被分为四个治疗组:(1)非平台转移种植体(Non-PS,n = 14);(2) 非平台转移植种植体和植骨(BG/Non-PS,n = 14);(3) 平台转移种植体(PS,n = 15);(4)平台转移种植体和植骨(BG/PS,n = 13)。测量游离龈缘下2 mm处颊舌向牙槽嵴的尺寸变化和种植体周围软组织厚度。临床上,PS和BG/PS组与对侧天然牙相比,颊舌尺寸增加,种植体周围软组织厚度> 2.5 mm。对于种植体中部软组织厚度的变化,平台转移设计的作用显著大于植骨的作用(平均值±标准偏差:Non-PS为2.17 ± 0.04,PS为3.55 ± 0.14)。在修复体戴入12个月后测量时,采用平台转移种植体合并即刻种植,即刻临时冠修复技术,相比较非平台转移种植体,可以显著增加种植体周围软组织厚度和牙槽嵴宽度的稳定性。平台转移设计有助于在即刻种植体植入和临时修复(无论是否进行植骨)后牙槽嵴宽度的维持并可以增强种植体周围软组织的稳定性。该技术的长期结果需要进一步研究来评估。
关键词:平台转移,种植体周围软组织稳定性,即刻临时冠修复技术,植骨,牙槽嵴宽度
在以不翻瓣的方式拔除患牙后进行即刻种植即刻临时修复具有多个潜在临床优点,包括缩短治疗时间,维持患者的美学效果和在骨结合过程中可以渐进性负重等等。控制种植体周围软硬组织的变化目前仍然是一个重要的研究内容和临床治疗目标。获得理想美学效果的临床策略包括在跳跃间隙内植入骨替代材料(如果存在),进行即刻临时修复和采用平台转移设计的种植体等。当患者为薄龈生物型时,实施这些策略将更为关键,因为这些患者存在种植体颊侧中上部软组织退缩和边缘骨吸收这类已知的风险因素。种植体周围如果是薄龈生物学类型,与厚龈生物学类型相比,其种植体周围骨吸收增加,且在生物学宽度形成过程中随着骨吸收,软组织也会更薄。
平台转移的概念将直径宽的牙种植体与直径窄的修复体连接起来,该概念被认为是保留种植体边缘骨水平的一种方法。由于基台的尺寸相对小于种植体的尺寸,因而为局部牙龈生长创造了水平向的空间。它向内侧移动了种植体-基台间微间隙及其相关的炎性细胞浸润,增加浸润带与牙槽嵴之间的距离。平台转移随后被引入到许多种植系统的种植体和基台设计中,并且已经有许多关于其对种植体周围骨水平改变的影响的研究。虽然平台转移设计对硬组织和软组织保存的影响已被广泛研究,但结果仍存在争议,无法得出明确结论。虽然一些研究已经证明了平台转移的优势,但亦有其他研究证明其没有显著的优势,尤其是当粘膜较薄(< 2 mm)时。由于不同研究中平台转移种植体的组织厚度和龈下放置深度不同,需要谨慎解释验证已发表研究中关于平台转移的临床有效性的结论。此外,在拔牙窝内即刻植入平台转移设计的种植体后进行即刻临时修复,对临床效果的改善机制目前尚不完全清楚。
我们假设,使用平台转移种植体并结合上述治疗策略,可减少牙槽嵴颊舌向吸收的情况,并增加种植体周围软组织的厚度。因此,本研究的目的为,在不翻瓣拔牙、即刻植入平台转移种植体、颊侧跳跃间隙内植骨,并即刻临时修复后评估(1)牙槽嵴颊舌向维度的变化及(2)种植体颊侧中上部软组织厚度的临床效果。
2012年至2016年间,共有56名患者需要在不翻瓣下拔除单个上颌前牙,然后即刻植入种植体并进行即刻临时修复。患者年龄范围为22-75岁,平均48.5岁。根据先前已发表的回顾性研究和前瞻性研究中描述的纳入和排除标准招募患者。这项研究得到了西方机构审查委员会的批准。
在患者首次就诊期间,根据Kan等人制定的牙龈生物学类型的标准进行了初步检查,并进行研究模型的制取。纳入的患者被分到以下四个治疗组:(1)非平台转移种植体(Non-PS,n = 14);(2)非平台转移种植体和植骨(BG/Non-PS,n = 14);(3)平台转移种植体(PS,n = 15);(4)平台转移种植体和植骨(BG/PS,n = 13)。
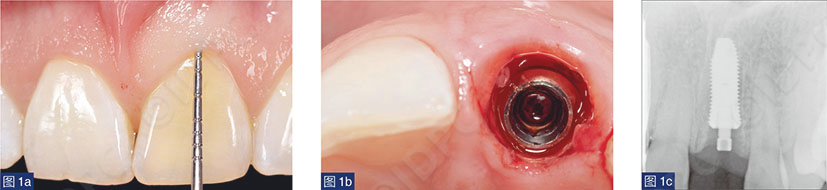
在局麻下进行不翻瓣拔除患牙。使用牙周探针(Williams Probe,Hu-Friedy公司;图1a)确认存在完整的颊板(从游离龈边缘向下5 mm或以上存在骨板)。按照制造商的建议,在每位患者的游离龈缘(FGM)根方3至4 mm处植入一枚非平台转移种植体或1枚平台转移种植体(SuperLine种植体系统,登腾公司;图1b和c)。采用椅旁设备制作临时牙或者利用硅橡胶模板制作天然牙牙壳,并使其通过自凝树脂(Super-T)和钛套筒结合制作螺丝固位的临时修复体。对于BG/Non-PS和BG/PS组,将合成植骨材料(羟基磷灰石70% +β-磷酸三钙30%, OSTEONTM II,登腾公司)或矿化同种异体松质骨颗粒移植物置于颊侧骨板和种植体颊面之间的残留间隙中。在将临时修复体放置到即刻植入的种植体上之前,对其进行20秒的蒸汽清洁,然后固定并调𬌗至无咬合接触。术后提供标准的术后指导,预防性抗生素使用,并根据患者的需要提供止痛药。术后随访分别在术后2、4和8周进行。

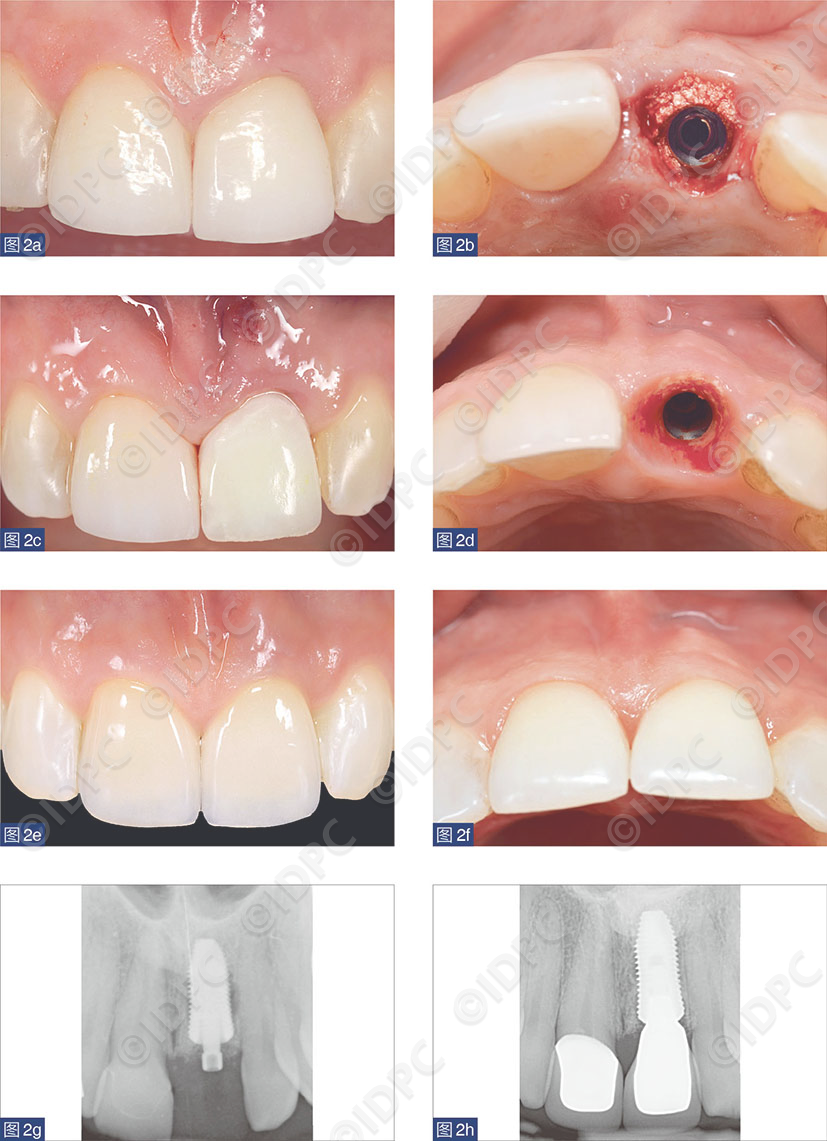
PS组,两种不同直径种植体的平台转移的平均距离为0.33 mm和0.58 mm。对于BG/Non-PS和BG/PS组,颊侧骨板内侧面到种植体-基台连接区域颊侧面的间隙距离分别为平均0.90 mm和平均1.37 mm。所有组别在术后12个月随访时种植体及修复体的留存率均为100%。8名患者接受了粘接固位的修复体,20名患者接受了螺丝固位的修复体。与对侧同名对照天然牙位点相比(图3),BG/PS组均在颊舌向牙槽嵴宽度增加,且临床检查发现颊侧软组织厚度大于2.5 mm(图4)。
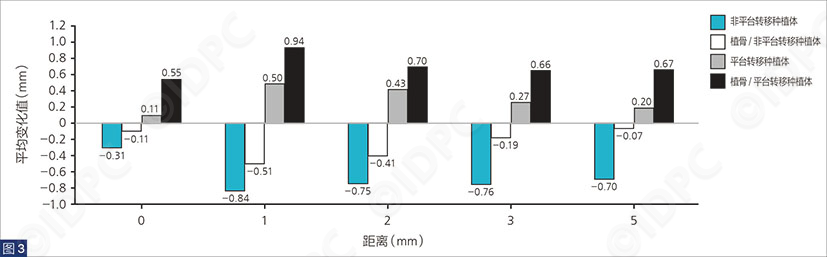
图3: 4个治疗组(非平台转移种植体、植骨/非平台转移种植体、平台转移种植体和植骨/平台转移种植体)在距离游离牙龈边缘0、 1、 2、 3和5 mm 处测量的平均颊舌侧的宽度变化。分析表明,平台转移种植体可能对维持牙槽嵴的颊舌向维度有积极作用。
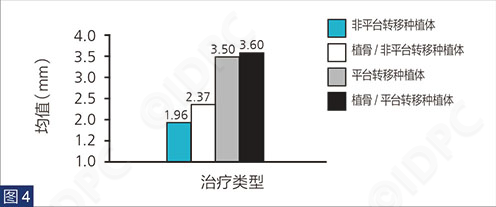
尽管植骨位点比不植骨位点的颊舌向牙槽嵴宽度更宽,但此差异并无统计学差异。采用平台转移种植体的颊舌向牙槽嵴宽度显著大于非平台转移种植体的相应维度的牙槽嵴宽度。
与是否植骨这个因素相比,是否使用平台转移设计对种植体颊侧中上部软组织的厚度影响更显著(平均值和标准偏差:Non-PS = 2.17 ± 0.04,PS = 3.55 ± 0.14)。当对生物型进行额外分析时,薄龈生物型和厚龈生物型在保留嵴颊舌向维度方面的影响没有统计学意义。
本研究中,在戴入最终修复体12个月后进行测量时,与使用非平台转移种植体相比,使用平台转移种植体结合拔牙后即刻植入种植体和即刻临时修复,可以使种植体周围软组织厚度和牙槽嵴颊舌向宽度的稳定性显著提高。这些结果表明,与拔牙后是否在颊侧骨壁与种植体间植骨这一因素相比,使用平台转移设计的种植体对牙槽嵴宽度维持效果更显著。换而言之,平台转移种植体可能在保留牙槽嵴颊舌尺寸方面提供优势,其效果类似于在跳跃间隙中放置植骨材料。对于颊侧中上部的软组织厚度,间隙内植骨与不植骨这两组间无统计学差异。然而,当使用平台转移种植体时,临床上观察到薄龈生物型和厚龈生物型患者的种植体颊侧中上部软组织稳定性均更高。这可以解释为对薄龈生物型患者种植体颊侧中上部软组织的稳定性,平台转移设计比进行间隙内植骨有更积极的影响。
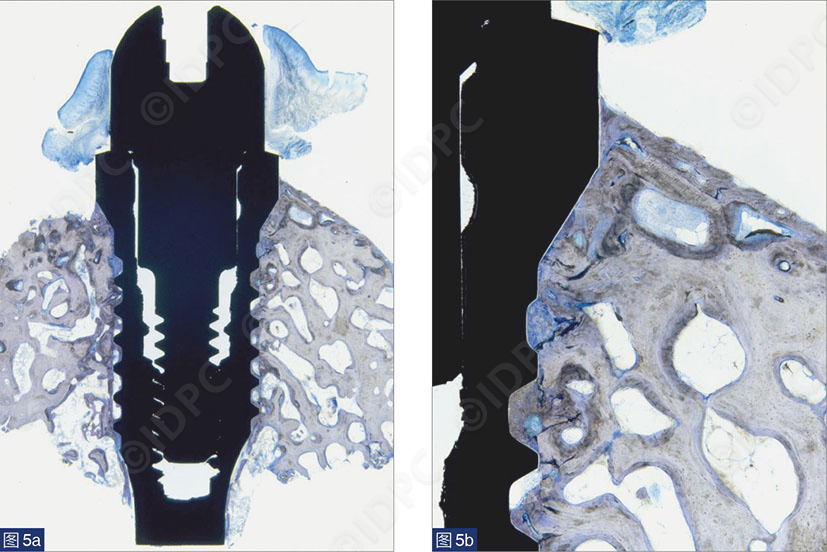
平台转移种植体周围的边缘骨吸收主要与生物宽度的重建有关,而不是由于种植体-基台水平的直径差异。平台转移种植体周围牙槽嵴水平的维持功能已在人类组织学评估研究中得到证实(图5)。
最近的一项综述证实了种植体周围较厚软组织具有减少种植体边缘骨吸收的优势效应。当种植体植入位置位于骨面以下时,这些优势会更加明显。最近的一项系统性综述表明,与植入位置为平齐骨面时相比,平台转换种植体植入位置位于骨面以下时,边缘骨水平变化较小。此外,微间隙的位置似乎对种植体周围软组织厚度产生影响。在美学区域,为了获得理想的修复体的穿龈形态及减少种植体金属颈圈或基台金属边缘暴露的风险等优点,种植体的理想位置应位于牙槽嵴顶水平以下。在本研究中,对于PS组和BG/PS组,种植体的植入位置均在游离龈边缘下方3至4 mm处。在拔牙窝内即刻植入种植体可以获得与种植体植入位于牙槽嵴顶水平以下时相同的软组织包饶效果。
在本研究中,所有的治疗组别中的患者均接受了即刻临时修复。作者先前已报道了即刻临时修复在提供早期种植体愈合平台方面具有潜在有益作用。研究表明,基台较高的种植体边缘骨丧失较少。能够保留种植体周围骨的修复体基台阈值高度是2.0-3.0 mm。这与其他研究中发现的形成生物学宽度及保留骨所需的最小软组织量的结果一致。本研究中使用的临时修复体可能在形成生物宽度和骨保存方面提供类似的效果。此外,通过宏观种植体设计来提高种植体周围软组织的厚度对于美学效果是有利的,因为它可以减少颊侧中上部软组织退缩的风险,并能够遮盖金属基台的金属色泽。
本项研究存在一定的局限性。尽管患者是随机分配在各个治疗组,但是由于薄龈生物学类型的患者存在颊侧骨壁吸收的倾向,因此医生会更倾向于在跳跃间隙内植入骨替代材料。此外,小组样本量过少使得本研究不足以从统计学显著性方面得出关于平台转移设计对软组织生物类型影响的结论。本研究的长期结果需要进一步研究来评估。
平台转移设计具有维持种植体周围骨水平稳定性及增加软组织厚度的特点;甚至只需要进行即刻种植即刻修复而不进行间隙内植骨也可以获得理想的临床效果。当然,需要进一步研究来评估该治疗方案的长期结果。
本研究由登腾美国公司赞助。感谢牙科高级技师 Adam Mieleszko先生的牙科技工室提供支持,并声明无利益冲突。

暂无评论