
系
客
服

扫码留言


作者:
Pál Nagy 博士,牙周及种植临床专科认证医师
特邀翻译:师晓蕊
种植治疗是一种安全可靠的修复牙齿缺失的方法。在过去的几年里,口腔种植在生物材料学、治疗技术甚至设备方面取得了一些进步。数字化技术的应用就是其中之一。医师在进行手术之前就能够模拟设计并预测结果。这可以实现更好的医患沟通并提高患者的接受度。此外,可预测性的增加使得软组织在治疗设计期间获得了极大的重视。种植修复的长期成功与许多因素相关,其中种周组织的健康尤为重要,应尽一切努力实现良好的种植体周缘封闭。以下病例为一例4型种植体植入,重点介绍了软组织处理及全数字化修复流程的联合应用。
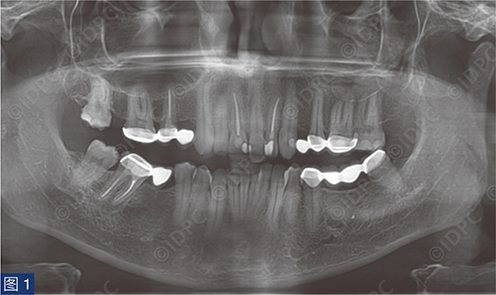
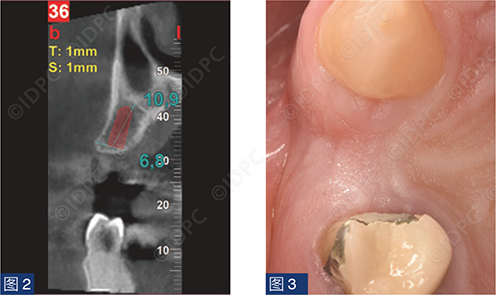
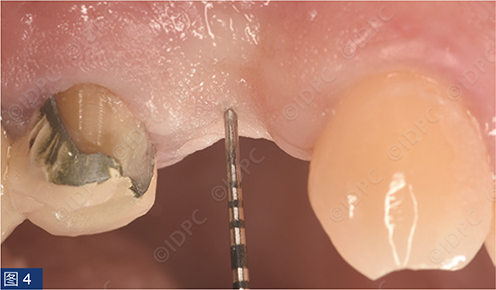
一名年轻患者主诉单端桥桥体折断(图1)。缺失的先进前磨牙满足种植修复条件。进行锥形束计算机断层扫描(CBCT),使用NNT浏览器(NewTom)进行骨量评估,并计划植入copaSKY 4 x 10 mm植体(bredent medical公司)(图2)。软组织评估显示Seibert 1级缺损(图3)。因此,采用腭侧卷曲瓣技术,植入种植体的同时补偿颊侧软组织塌陷。测量垂直向软组织厚度(图4)并计划种植体植入牙槽骨下,以便在经牙槽嵴愈合期间建立良好的生物学宽度。
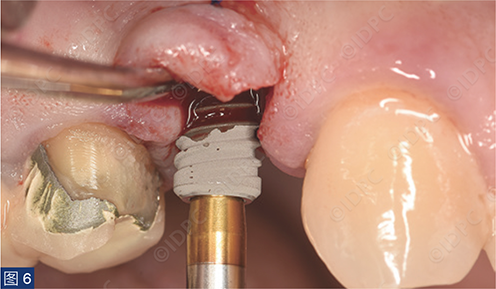
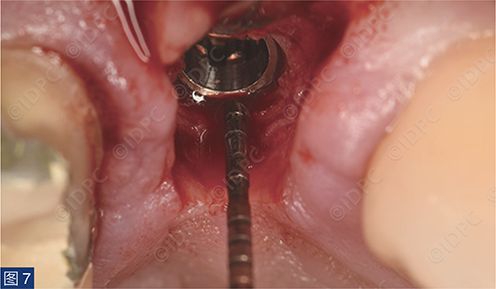
手术在局部麻醉(盐酸阿替卡因4% 1:100,000)下进行。行保留乳头的U形腭侧切口,翻全厚瓣并卷向颊侧(图5)。在皮瓣卷向颊侧的部分进行去上皮。这将弥补颊侧软组织缺损。逐级备洞,植入copaSKY 4 x 10种植体,植入扭矩30 Ncm(图6)。植体边缘放置在牙槽嵴顶下1 mm,以补偿未来牙槽嵴上方的软组织变宽(图7)。

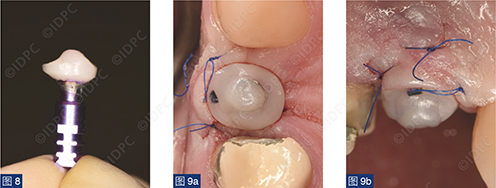
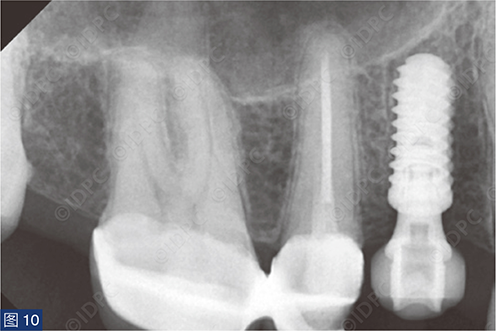
个性化愈合基台通过将树脂材料粘固至钛基底上制成,用于在愈合期间调节软组织形态(图8)。个性化的愈合基台模仿所谓的“郁金香形状”,以创造更理想的穿龈轮廓。使用6-0不可吸收单丝线(Optilene,B. Braun公司)无张力缝合固定软组织(图9a、9b)。术后X线片显示植体与邻牙平行放置(图10)。向患者提供术后指导,以保持植入部位的口腔卫生。
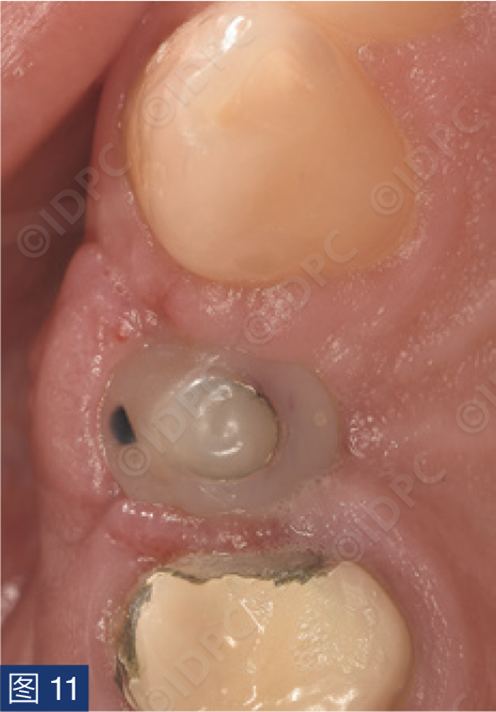
一周后首次随访拆线,种植位点愈合完好(图11)。根据患者的意愿,四个月后延期修复。
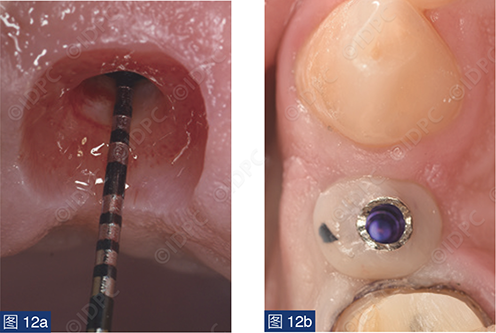
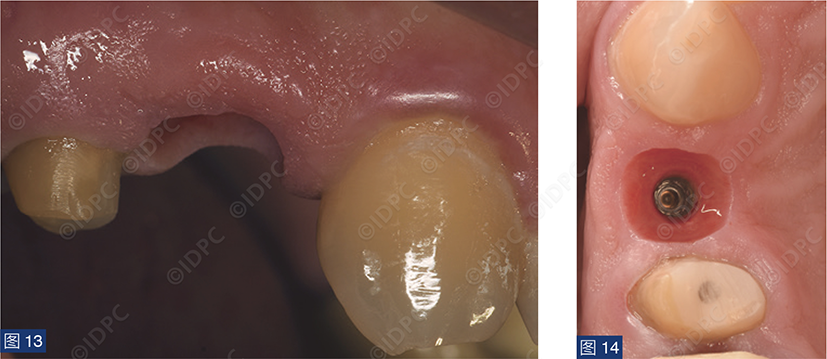
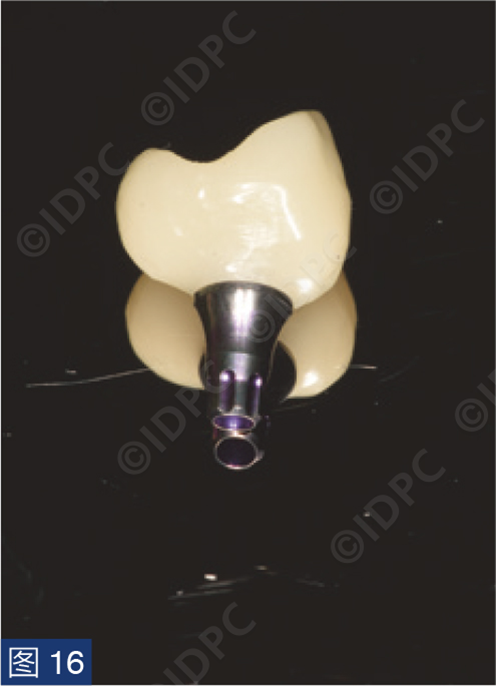
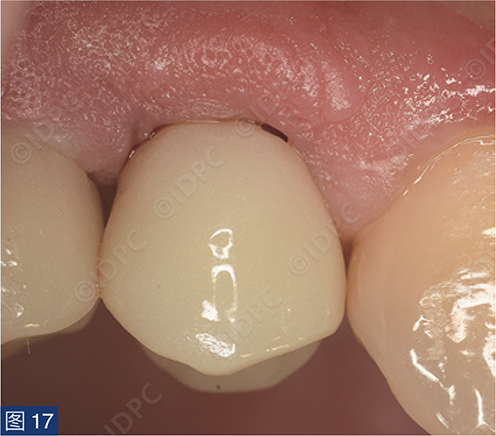
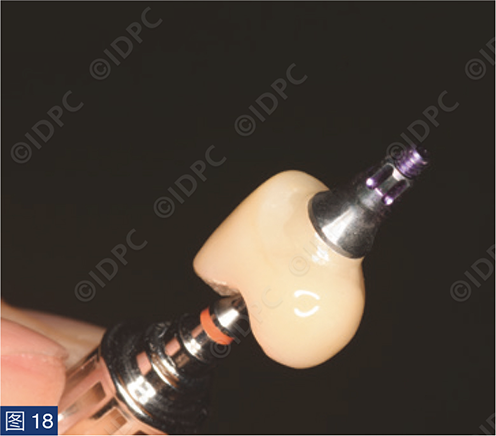
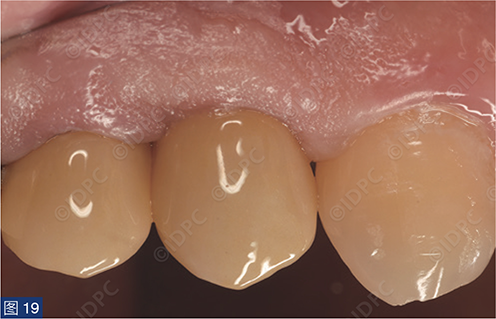
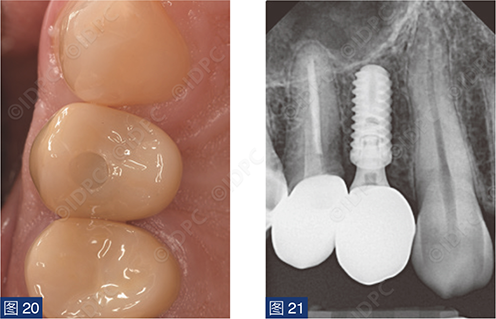
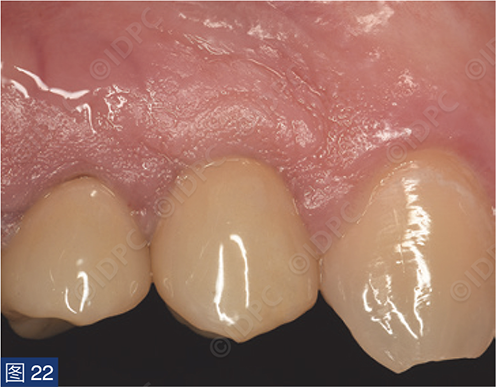
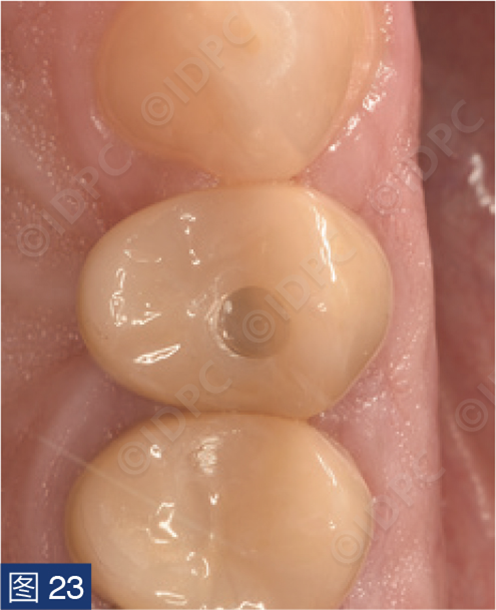
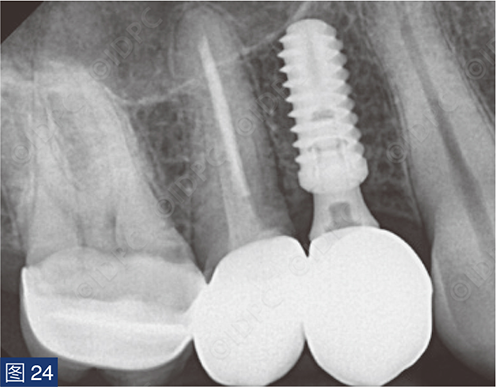
在exocad软件(exocad公司)上进行全数字化修复流程设计,在copaSKY uni.fit钛基底(bredent medical公司)上制作完成螺丝固位氧化锆混合陶瓷一体冠。种植位点显示出足够的颊侧软组织厚度(图12a)及良好的牙龈轮廓(图12b)。取下个性化愈合基台后,种植体周围软组织健康(图13、14),此外,取下后立即进行术前口内扫描以记录软组织轮廓。随后放置扫描体并进行数字印模以记录种植体位置(图15)。同时扫描对颌牙弓及咬合信息。获得的STL文件以数字方式发送至技工室。技工室在钛基底上完成聚甲基丙烯酸甲酯(PMMA)材料的试戴牙冠,以检查邻接和边缘密合情况,同时调整咬合(图16、17)。一旦完成所有调整,进行重新扫描。最终在钛基底上完成螺丝固位的全结构氧化锆混合陶瓷修复体,与牙龈接触的修复体表面高度抛光(图18),并以25 Ncm戴入口内。修复体实现了出色的颜色匹配及临床结果(图19)。螺丝孔用聚四氟乙烯填塞并用树脂材料密封(图20)。术后对照X线片显示修复体正确就位(图21)。六个月复查,增加的软组织轮廓清晰可见,牙槽骨水平保持稳定(图22-24)。

延期种植的挑战之一是对拔牙后牙槽嵴萎缩的补偿。拔牙后2年内水平和垂直牙槽嵴损失量可达60%,大部分发生在拔牙初的6个月。
本病例报告展示了一种与植体植入同时进行,且可预测的软组织管理技术。改良的腭侧卷曲瓣技术用于补偿颊侧缺损并获得更好的软组织轮廓。与游离的上皮下结缔组织移植物不同,这种带蒂的方法不仅在血供更好的条件下完成了牙槽嵴的增量,而且还使未覆盖种植体周围的边缘牙龈增厚。将种植体周围粘膜生物转化增厚可以促进种植体周围组织的稳定性。这种方法的另外一方面优势是在愈合阶段没有第二术区或暴露供区,因此不会对患者造成额外疼痛和不适。该技术由于是在种植体植入的同期进行,就避免了第二次软组织增量手术。这也提高了患者的舒适度并创造了积极的牙科体验。种植体植入牙槽嵴顶下方用于补偿经龈愈合期间生物学宽度的扩大。种植修复体周围的牙槽嵴上方的软组织厚度非常重要,因为它直接影响种植体周缘封闭并最终影响治疗的长期成功。破坏种植体周围骨和软组织之间的这种关系可能是早期牙槽嵴骨吸收的原因之一。种植体周围的边缘骨丧失可能会由于骨吸收后出现的牙龈退缩而影响长期的美学效果,这也可能是后期种植体周围感染的最初诱因。与埋入式愈合相比,一期非埋入愈合方案更具可预测性,其优势在于减少了椅旁时间,并且由于没有额外的手术程序,软组织愈合更加成熟。当涉及经龈愈合时,很好使用个性化愈合基台,以便为最终修复获得有利的软组织轮廓。因此,创建一个在牙龈缘水平具有与缺失牙相似尺寸且穿龈部分朝向种植体平台变窄的截面形态,有助于实现这一目标。个性化愈合基台的主要优点是当在无法进行即刻修复时,可以形成与未来修复体穿龈轮廓相适应的牙龈轮廓。综上所述,软组织考量需注意:卷曲瓣、牙槽嵴下植入避免侵犯生物学宽度以及使用个性化愈合基台。选择病例中的种植体系统是因为其独特的骨连接表面。该种植体颈部支持软组织附着,以防止细菌渗透并保护种植体。植体表面的喷砂和蚀刻处理增强了快速骨整合。它具有倒锥设计和双自切压缩螺纹,这对于实现高初期稳定性很重要。此外,copaSKY种植体系统具有平台转移,可以很大限度地减少骨嵴顶的骨丧失,这对于种植体的长期成功和稳定性至关重要。自攻双螺纹设计可实现更快的植入,同时减少热量产生和骨挤压。统计学研究表明,与传统机械加工种植体相比,自切削螺纹的柱形和锥形混合设计、经喷砂和蚀刻表面处理的种植体显示出更高的植入和移除扭矩,同时初级稳定性更佳。最终修复体时按照全数字化流程完成加工制作。口内扫描仪是口腔医学中用于捕获直接光学印模的设备。文献回顾得出结论,目前常用的口内扫描仪提高了时间效率、减少患者不适、消除石膏模型的使用且可以与技师进行更好的沟通。病例选择制作了螺丝固位混合物修复体。一项侧重于螺丝固位或粘接固位冠临床决策的综合回顾显示,螺丝固位修复体具有较少的生物学并发症,并且具有易于拆卸且不会损坏基台和牙冠的优点。与螺丝固位修复体相比,粘接固位冠的移除更具挑战性且更难预测。因此,如果将来出现任何并发症,螺丝固位修复体可以简化病例处置。种植体周围组织中粘接剂的溢出和残留会导致微生物定植及种植体周围组织损伤。使用螺丝固位修复体,更容易评估口腔卫生状态,也更容易执行维护程序。最终修复体选择了抛光处理的全结构氧化锆全冠。在分层氧化锆冠中,饰面瓷在长期磨损后会出现崩瓷或瓷层断裂,从而导致修复失败。一体冠采用CAD/CAM技术制造,抗弯强度及断裂韧性均优于氧化铝基陶瓷冠。
稿源:本文摘自口腔专业杂志《implant - international magazine of oral implantology》Vol. 23, lssue 1/2022, Oemus Media AG

暂无评论