
系
客
服

扫码留言


作者:
David González 博士 牙周病专家 (西班牙)
Gema Olmos 博士 正畸专家
Gustavo Cabello 博士,牙周病专家 (西班牙)
Carlos Saavedra,全瓷修复专家 (西班牙)
Ramón García-Adámez 博士 修复专家 (西班牙)
摘要:异位上前牙种植体的种植体周围炎是口腔种植领域具有挑战性的命题之一。在此情况下进行组织再生术的效果具有极高的不确定性,且翻瓣等操作可能会导致软组织退缩等美学并发症,因此,取出种植体往往是推荐的治疗策略。取出种植体后,为了能过够植入新的种植体,必须行骨增量手术,而这意味着翻瓣,也就会相应增加龈乳头退缩的风险。在本文所报道的病例中,11位置的种植体有着严重的种植体周围炎和软组织退缩,预后不佳,同时累及12牙近中的软组织水平。21牙已行根管治疗及全冠修复。在11种植体取出后,同期行微创骨再生及软组织移植术来重建牙槽骨,手术使用了异种骨、胶原膜和结缔组织移植(CTG)。术后10个月,为了进一步改善牙槽嵴形态,再次行结缔组织移植术。3个月后植入种植体并即刻负重。负重3个月后右上侧切牙的近中牙龈仍有退缩,因此通过缓慢正畸牵引直至龈乳头与对侧同名牙对称。在正畸治疗的末期,11种植体连接全冠,21预备体戴入全冠,12牙行树脂修复。1年后复查,可见软组织水平在切牙处基本对称,11种植体周围骨水平稳定。本文将分为两部分推送,本期为先进部分主要介绍了取出种植体后,正式修复前的软硬组织管理及临时修复体塑形穿龈轮廓的过程。第二部分则以介绍正式修复和病例讨论为主。
上颌前牙区种植治疗应综合考虑健康、功能和美学等方面。种植体三维位置不当是种植体周围炎的一个可能危险因素:植入位置很深的种植体更容易出现植体周围深袋,种植体位置过于偏唇侧则更容易发生边缘骨丧失和软组织吸收。
如果位置不当的种植体周围发生严重的炎症,则不应单纯治疗种植体周围炎,因为即使通过治疗获得了一定的骨再生,也会因为潜在的软组织退缩风险而导致美学失败。此外,如果种植体位置不当,特别是过于偏唇侧,那么再生骨也会因为骨轮廓外的环境不适宜而变得不稳定。因此,在这种情况下,移除种植体才是正确的治疗方法。
在移除种植体时,应尽量采用微创的方式,用高强度抗扭矩的种植体回收器来保存种植体周围现有的软硬组织。在存在严重的骨和软组织丧失的病例中,通常需要在取出种植体并愈合一段时间后,再评估可用于植入种植体的骨量。评估后,可以通过多种方式获得理想的骨量,如同期引导骨再生(GBR),在严重垂直骨丧失的情况下,还可以进行两阶段的牙槽嵴增量术,再进行延期种植。这些方法在植入新种植体时是有效的,但由于在行骨再生术和种植时需要翻瓣,相邻的牙间龈乳头吸收的风险和发病率会增加。
采用微创的、不翻瓣的术式,结合异种骨移植、可吸收膜和结缔组织移植(CTG)的方法,可以在降低牙龈退缩的风险和发病率的同时,实现牙槽嵴增量和软组织水平的改善。
使用CTG进行拔牙窝位点保存已有相关文献报道。该技术也可以在牙槽嵴较完整的病例中用于即刻种植后的拔牙窝封闭。除了可以获得一定的垂直软组织增量,该技术还可以为骨移植物提供一个相对封闭的愈合环境。
本文的目的在于提出一种治疗方案,主要针对美学区种植体位置不当并伴有严重周围炎的情况。该方案的重点在于微创移除种植体并行同期骨移植,通过GBR技术进行骨增量,及通过CTG进行软组织重建,保持膜龈联合水平稳定并实现垂直向软组织的增量。
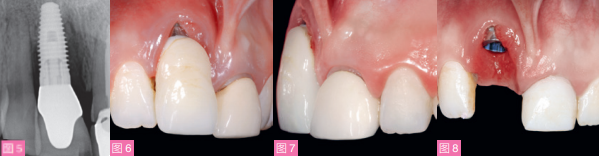
患者为一名31岁女性,不吸烟,5年前行右上中切牙即刻种植修复。检查可见种植体植入位置过深、偏唇侧,存在严重的种植体周围炎、软组织退缩、发炎、溢脓。种植体周围骨丧失也累及到了邻近的右上侧切牙,表现为龈高点和近中龈乳头退缩。左上中切牙已行根管治疗和金属烤瓷冠修复(图1至7)。

图1:正面微笑像。

图2:右侧45°微笑像。
患者主诉为11种植体和21天然牙间龈乳头缺失影响美观。
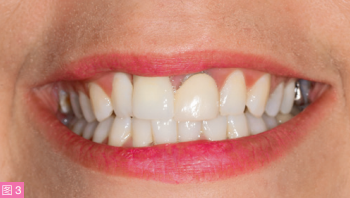
图3:幸运的是,在正面很大微笑位患者并不会暴露牙龈的美学缺陷,
前牙在微笑时暴露量为75%-100%。
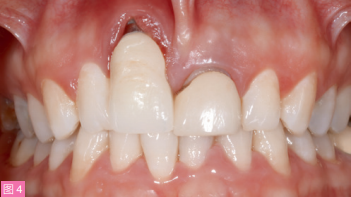
图4:治疗前口内像。
控制炎症阶段
控制炎症的先进步是去冠(图8和9),刮治种植体表面、更换基台,并对整个牙列进行完善的牙周基础治疗(刮治和平整根面)。使用丙烯酸树脂制作新的临时修复体 —21牙单端固定桥(11桥体),桥体与基台接触但不粘接(图10)。
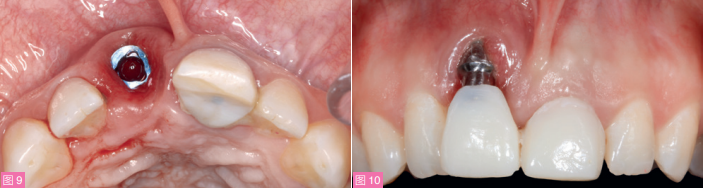
图10:制作21牙单端固定桥临时修复11牙,11桥体与基台接触但不受力。图为临时单端固定桥戴入后即刻口内像。
临时修复1个月后复查,可见炎症得到控制,12牙龈高点和近中龈乳头有明显退缩(图11和12)。
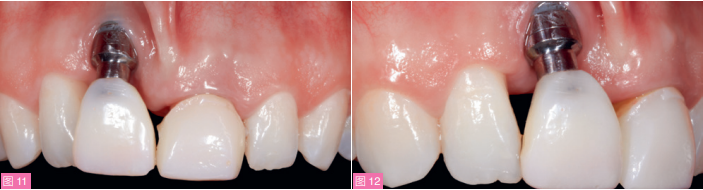
图11和12:完成牙周刮治和根面平整后1个月复查。可见12牙牙龈退缩,12牙与11种植体间龈乳头退缩。
对患者的牙齿、微笑和面部之间的关系进行各方面的检查。在照片与录像的辅助下,通过数字化微笑设计(DSD)评估面部中线、切牙平面、龈缘、唇微笑位置和平面(图13和14)。患者主要希望解决的问题是11和21牙的牙龈曲线不协调及两牙间的龈乳头缺失。
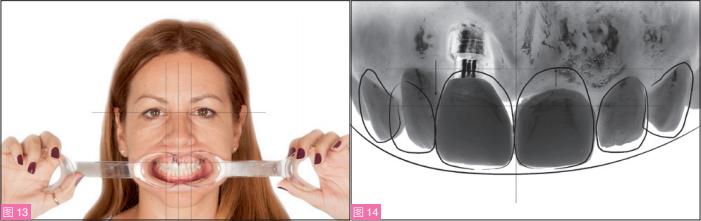
图13:开口器拉开口唇的正面像。用以确定垂直与水平参考线。图14:DSD分析可见:中切牙和侧切牙的龈缘曲线不协调,12牙与11种植体之间龈乳头缺失,两上中切牙比例不协调。
治疗阶段I:种植体移除及组织再生(鞍状三重结构:异种骨、可吸收膜、CTG)
接下来,使用高抗扭矩种植体回收器(BTI 生物技术研究所)微创取出种植体,并仔细清理肉芽组织。然后,探查窝壁以评估骨丧失情况并确认骨缺损的解剖分类。由于种植体位置偏唇侧,因此唇侧骨壁完全丧失,而腭侧骨壁仅发生了轻度的吸收(约2mm)。左上中切牙被动萌出不足,需行牙冠延长术。通过对种植体理想植入位置的分析,判断无需对11位点腭侧进行垂直骨再生(图15)。
用生理盐水冲洗拔牙窝后,使用钝性显微外科器械(Aesculap公司),在不翻瓣的情况下,通过拔牙窝口分离全厚瓣,制备信封样受植区。分离的粘膜范围应至少覆盖骨开裂边缘周围8mm, 包括11种植体和21牙的唇侧,并延伸至膜龈联合以外,以确保不产生张力(图16)。在腭侧预备另一个全厚瓣的信封样受植区,长约6mm (图17)。使用金刚砂车针去除沟内上皮。
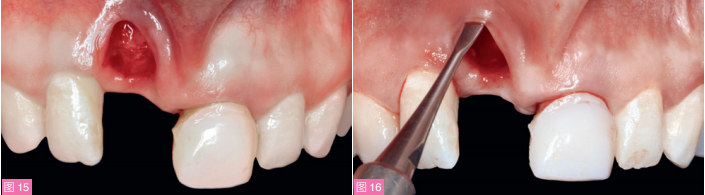
图15:种植体取出后唇面观。可见12近中龈乳头缺失。图16:信封法预备软组织受植区,不翻瓣分离11种植体唇侧约8mm长的全厚瓣。
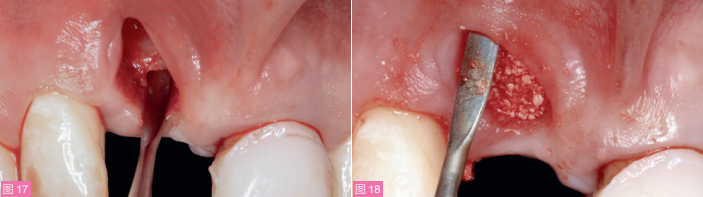
图17:在腭侧预备另一个全厚瓣的信封样受植区,长约6mm。可见21牙被动萌出不足,11牙腭侧骨壁比21牙理想龈缘位置偏根方4mm。图18:使用异种骨移植材料充填缺牙区唇侧牙槽嵴,并压实。
异种骨移植材料(Bio-Oss
Collagen;
Geistlich生物材料公司)分层填入信封内,在水平与垂直向加压填实,直至12与21牙之间的缺损区域被完全填满(图18)。受植区完全减张后,将修剪过的胶原膜(Bio-Gide;Geistlich生物材料公司)仔细放入信封样受植区内(图19),以便完全覆盖骨移植材料,并且一部分延伸至腭侧的骨与骨膜之间(图20)。在保证信封内粘膜稳定的前提下,从腭侧获得CTG(图21)越过拔牙窝牵引至对侧,置于减张的颊腭侧黏膜之间,形成“马鞍”状,并使用5-0缝线褥式缝合(图22)。此过程应注意避免胶原膜或植骨材料的移位。CTG完全封闭了拔牙创,并向龈下延伸穿过信封样受植区至少8mm以防止组织坏死。最后使用6-0缝线,以间断缝合方式将CTG暴露的部分与周围黏膜严密缝合,以避免上皮组织长入(图23)。图24展现了操作顺序。最后再戴入临时桥,临时桥与软组织脱离接触。
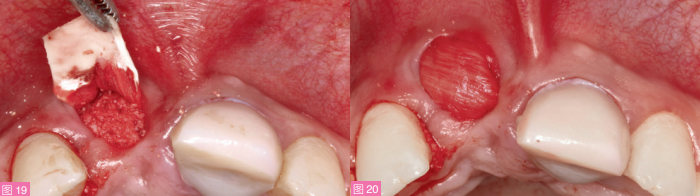
图19:在唇侧粘膜与异种骨移植材料之间放置非交联可吸收膜。图20:用可吸收膜完全覆盖异种骨移植材料的唇侧、腭侧及牙槽嵴顶。
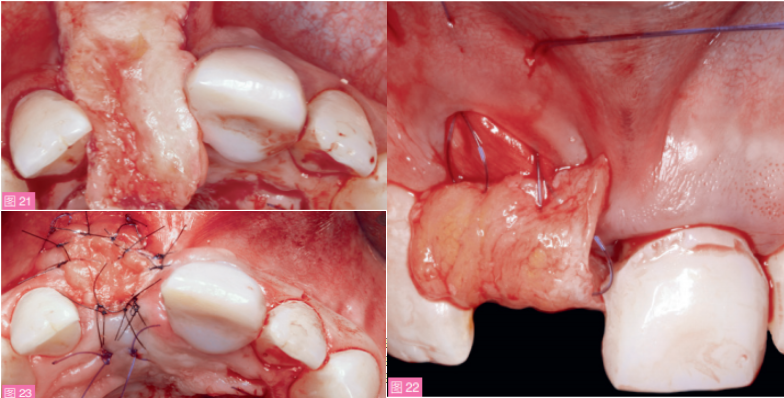
图21:从左侧上腭处获得CTG。图22:通过褥式缝合牵引CTG,将其置于生物膜和唇侧黏膜之间。图23:缝入信封式受植区内的CTG。CTG在信封切口内的部分可以有效防止暴露部分的组织坏死。
术后用药包括抗生素(阿莫西林500mg/次)和消炎药(布洛芬600mg/次),每日三次,持续7天。洗必泰漱口每日三次,连续三周。术区愈合良好,无组织坏死(图25)。
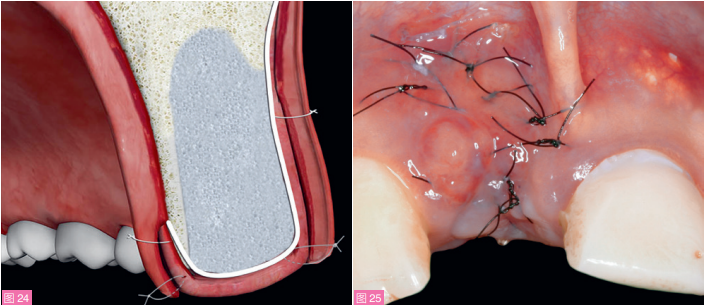
图24:修复牙槽嵴顶的三层结构模式图:由内向外依次为异种骨移植材料、生物膜、CTG,排列成马鞍状。图25:术后2周复查。
治疗阶段II:补充鞍状结缔组织移植进一步完善牙槽嵴增量
10个月后复查,可见牙槽嵴顶轮廓低平,12牙龈缘高点和近中牙龈退缩(图26和27)。在12、21根方行一小的水平切口,分离半厚瓣至12、21牙龈沟内,制备信封样受植区。
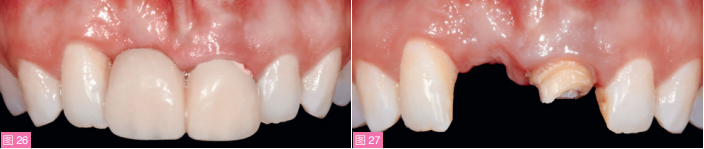
图26和27:前牙区软硬组织移植术后10个月复查口内像(戴入/取下临时修复体)。可见牙槽嵴顶形态、龈缘高点不协调,12近中牙龈退缩。
受植区的粘膜分离范围延伸至右上侧切牙和左上中切牙的颊部和近中,以及右上中切牙无牙区牙槽嵴的唇侧、嵴顶和腭侧,越过膜龈联合,以减少张力,便于将嵴顶和邻接触区的粘膜冠向复位。
从对侧上腭同一位置获取CTG,使用可吸收的5-0缝线将其褥式缝合固定在缺牙区牙槽嵴的近中和远中腭侧。缝线通过根尖水平切口引入,穿过CTG的一端将其向信封样受植区内部牵引,直至另一端位于缺牙区腭侧,覆盖缺牙区牙槽嵴的唇侧、嵴顶和腭侧,并延伸至右上侧切牙的颊面(图28和29)。关闭水平切口并将临时桥放回原位后,通过悬带缝合以使移植物和软组织冠向复位(图30)。
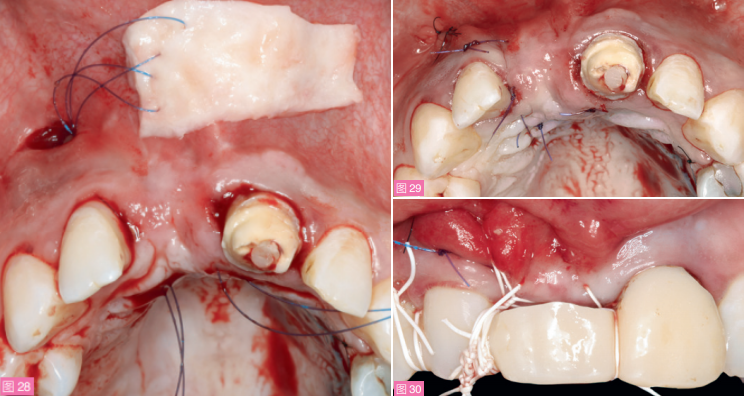
图28:通过信封式切口在缺牙区牙槽嵴及12、21根方预备受植区,在12唇侧根尖部行水平切口,通过褥式缝合将左侧硬腭取到的CTG牵引入受植区。图29:完成CTG植入后的牙槽嵴。可见缝线位置位于12牙腭侧及唇侧,以改善其牙龈生物型、成为更厚的生物型。图30:通过悬吊缝合,将软组织冠向复位。
治疗阶段III:种植体植入并即刻临时修复
术后愈合良好。3个月后,可见软组织实现了垂直向增量(图31)。制取印模,灌制工作模型,在模型上制作诊断蜡型来模拟正式修复体的解剖形态(图32)。锥体束CT(CBCT)检查可见缺牙区牙槽嵴实现了良好的组织重建(图33至35)。通过计算机设计数字化导板,以便于不翻瓣将种植体植入很好位置,并保留2mm厚的唇侧骨壁和1mm厚的腭侧骨壁。
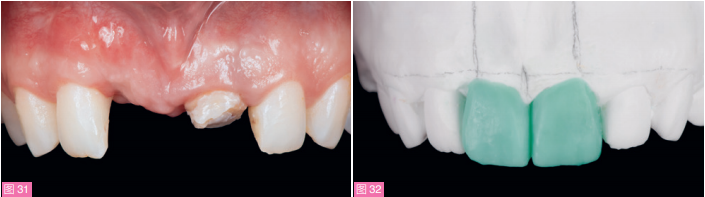
图31:软组织术后3个月(先进次移植术后13个月)口内像。患者在同一天还拍摄了CBCT以指导数字化种植导板的制作。图32:根据DSD分析得到牙齿比例、形状、大小等信息制作诊断蜡型。
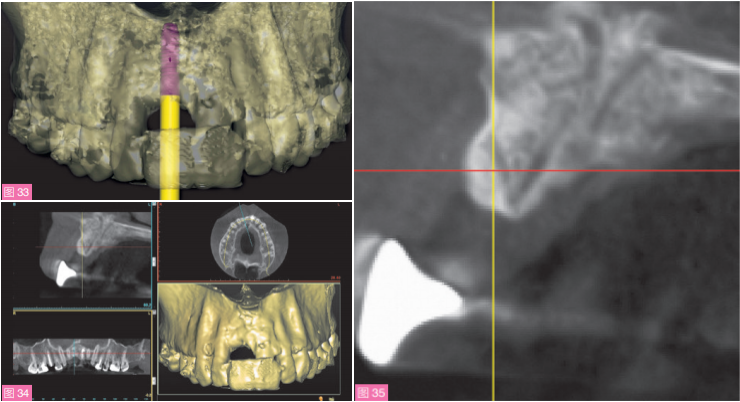
图33至35:结合CBCT模拟理想的种植体植入位置。可见缺牙区牙槽嵴通过组织重建获得了理想的骨轮廓和形态。
在种植体取出及软硬组织移植13个月后,导板引导下预备种植窝,并且可以看到骨质良好(图36)。植入一颗3.6x11mm Astra Tech Evolution种植体(登士柏西诺德),扭矩35N/cm(图37)。桩核修复左上中切牙,并通过生物导向修复技术(BOPT)进行牙体预备,以改善牙周生物型(图38)。这种新的无边缘修复方法可以减少基牙根部直径,从而提高生物学宽度的质量,而无需进行软组织移植。
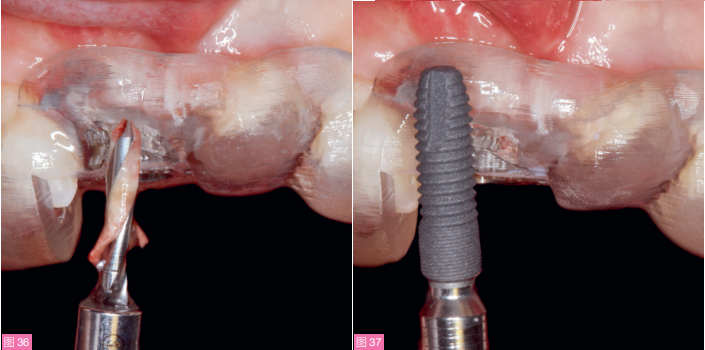
图36:通过模拟外科设计制作种植导板,辅助种植体植入在理想的三维位置上。可见钻预备带出的片状骨组织。图37:在导板辅助下植入一颗3.6×13mm Astra Tech EV植体。
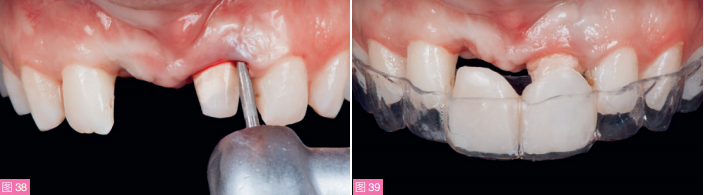
图38:使用细的金刚砂车针进行BOPT牙体预备,以改善牙龈生物型。图39:通过透明导板将第二幅聚丙烯酸临时修复体放置在合适的位置,以便于进行重衬。
通过透明导板戴入临时修复体,使其位于理想位置(图39)。在这一修复阶段,制作个性化聚丙烯酸临时修复体,由较细的螺丝固位(图40)。两上中切牙的临时修复体为联冠。在椅旁重衬21牙临时冠,使边缘密合,形成一周完整的、1mm厚的龈下边缘。
在种植体基台填加复合树脂并光固化,以便在冠根向获得更理想的软组织形态(图41至43)。
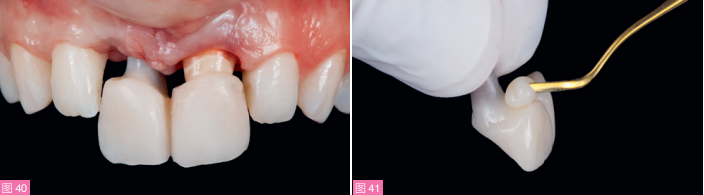
图40:种植体上部临时冠为窄颈设计,左上中切牙获得了理想的穿龈形态。图41:使用复合树脂调整修复体穿龈关键区和次关键区的形态。
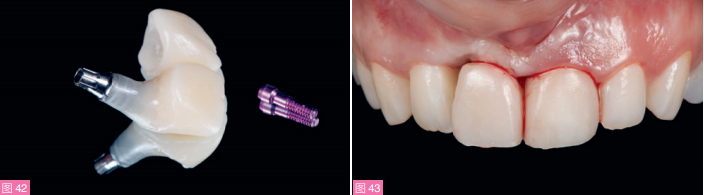
图42:临时修复体。图43:戴入临时修复体即刻口内像。
治疗阶段IV:正畸牵引
种植体植入3个月后,临时修复体的软组织水平与对侧中切牙对称,但12 牙近中龈乳头较22牙近中龈乳头的位置更靠近根方(图44)。于是进行正畸牵引23以尝试获得龈乳头垂直高度。
以11种植体冠和13天然牙作为支抗对12牙进行正畸牵引(图45), 每月移动0.5mm。6个月后,当12牙的龈乳头水平与21和22牙间龈乳突对称时,终止正畸治疗,调磨12牙切缘,继续配戴矫治器保持4个月以稳定软组织水平。正畸治疗结束后,在11种植体唇侧移植取自上颌结节的CTG,以改善穿龈轮廓(图46)。
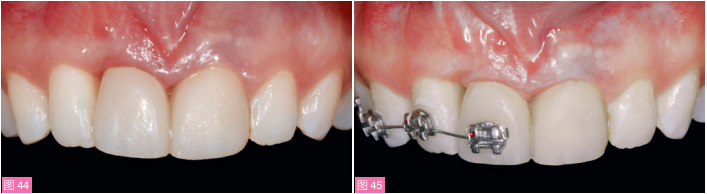
图44:种植体植入后3个月。可见右上中切牙和右上侧切牙之间龈乳头退缩。图45:开始正畸牵引右上侧切牙,以获得足够的龈乳头高度。
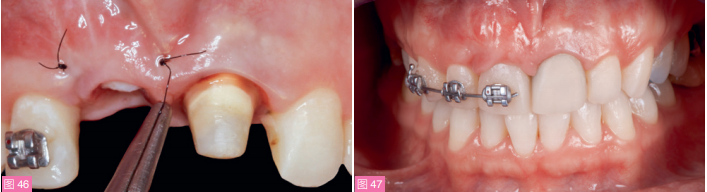
图46:从上颌结节获取CTG植入受区,以增加唇侧软组织量。图47:正畸牵引12牙完成后4个月。可见12牙软组织水平增高。
治疗阶段 V:修复阶段—第二副临时修复体及正式修复体
种植体植入13个月后,修复体周围软组织的体积、唇侧丰满度、邻接区水平高度较理想。但唇侧牙龈边缘形态需要调整以获得正确的龈高点位置和与左上中切牙协调一致的高度。
种植体与12牙之间的龈乳头仍需要加压,以获得扇形的牙龈缘形态(图47至49)。
使用TRIOS 3扫描仪(3Shape公司)制取数字化印模(图50),并通过数字化流程制作 新的临时修复体,调整形态以更好地塑形关键区和次关键区(图51和52)。打印数字模型,切削制作聚甲基丙烯酸甲酯(PMMA)修复体。戴入新的联冠式临时修复体,正畸托槽继续保留在口内(图53)。
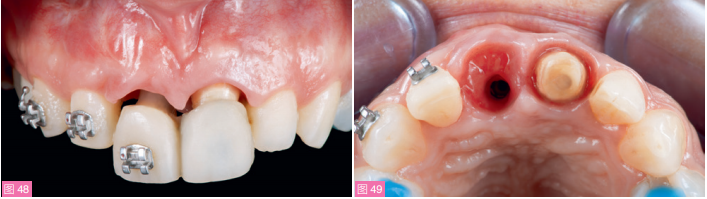
图48和49:取下临时修复体后的穿龈轮廓。
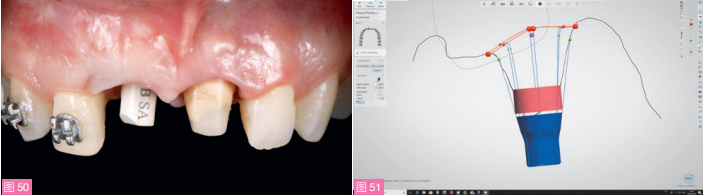
图50:戴入扫描杆。图51:数字化重建种植体穿龈轮廓(矢状向观)。
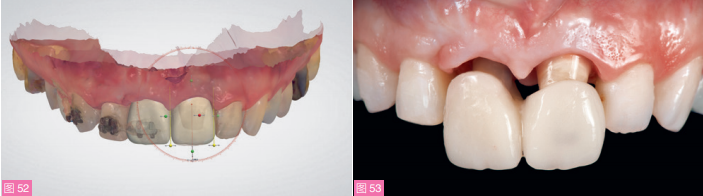
图52:数字化诊断蜡型。图53:戴入第二副临时修复体。

暂无评论