
系
客
服

扫码留言


作者:
Federica Romano 博士
意大利都灵大学
Valeria Manavella 博士
意大利都灵大学
Mario Bottone 博士
意大利都灵大学
Marilisa Toma 博士
意大利米兰大学
Claudia Dellavia 博士
意大利米兰大学
Mario Aimetti 博士
意大利都灵大学
本系列病例研究报道了对9位慢性牙周病患者在患牙拔除后采用Bio-Oss®骨胶原加胶原膜覆盖的手术方法对重度吸收的牙槽嵴进行骨增量术后,新骨形成的三维体积变化和新生骨的组织学表现。愈合形式为二期愈合。经过12个月的愈合期后,增量区的骨组织不仅能够代偿骨改建所产生的吸收,而且显示出可以显著修复颊侧骨壁缺损。很大再生体积中的矿化组织充填量为91.49 ± 6.77%。其中平均49.6%为新骨,27.1%为残余的骨粉颗粒,23.3%为结缔组织。
牙齿拔除后的三维骨吸收会造成牙槽骨量不足,从而无法实现以修复为指导的种植体植入。现在已经有充分的证据证明由于龋坏或者根裂所导致的患牙拔除所形成的完整的牙槽窝或有颊侧骨裂或开窗式骨缺损的牙槽窝,可以通过牙槽嵴保存术有效的保存三维牙槽嵴形态。但对于由牙周炎造成牙齿拔除的牙槽嵴缺损较大的拔牙创的术后处理则鲜有报道。在这种情况下,术后的处理需要重建牙槽嵴形态和维度。推荐在牙槽窝中应用吸收速度较慢的骨替代材料。
去蛋白小牛骨DBBM 已经成功的应用于牙槽嵴保存术和骨增量术式。但是它的低吸收率会延长改建时间,甚至在骨移植物的中心会没有改建。作为其替代品,去蛋白小牛骨胶原(DBBM-C)最近被引入市场。在矿基质中增加的猪胶原成分,似乎可以提高细胞粘附,加快内皮细胞的长入繁衍和成熟以促进骨再生。但是文献报道的数据结论不一。近来有文献报道,对于拔牙后颊侧骨板缺失的病例通过植入去蛋白小牛骨胶原结合人类血小板衍生生长因子,通个冠向复位瓣获得初期严密缝合,可以在后期种植体植入时,获得良好的牙槽嵴形态。
牙周病拔牙位点由于软组织缺损,拔牙后获得良好的严密缝合通常会很困难。用去蛋白小牛骨胶原保持骨再生空间,用可吸收胶原膜覆盖,部分暴露,可能是一种有效的组合。胶原膜有促进血管生成的能力,为半渗透膜,有利于维持早期伤口稳定。
因此本研究的目标是评价采用去蛋白小牛骨胶原结合胶原膜进行牙周病患牙拔除后的即刻牙槽嵴重建的效果,评估采用了CBCT三维体积变化检查以及组织形态学分析。
本系列病例治疗时间为2015年3月到7月。在意大利Turin牙科学院牙周科接受治疗的系统性慢性牙周炎患者中招募共9名健康研究对象,5名男性,4名女性,平均年龄为52.9 ± 9.6岁。受试患者均签署了经医学伦理委员会同意的知情同意书(Protocol no. 695 / 2015)。
所有患者均已接受对于重度牙周病的系统性治疗,并且需要拔除上颌或下颌前牙区 (切牙,尖牙或前磨牙)的至少一颗无法保留的牙周病患牙。临床检查和口内X线片显示颊舌侧牙槽骨壁高度差异均大于或等于35%。在后续的治疗中计划对缺牙区进行种植修复。
有系统性疾病的患者或重度吸烟者不纳入受试者。外伤,根管治疗失败或修复失败所致的无法保留的患牙也不纳入研究。
外科步骤
轻柔的拔除患牙后,牙槽窝彻底刮治,测量颊舌侧牙槽骨嵴高度(图1)。对拔牙后牙槽嵴进行CBCT 扫描后做两个垂直向的减张切口,超过膜龈结合。侧翻全厚瓣,舌侧软组织潜行分离至牙槽嵴顶下至少10mm。牙槽窝用去蛋白小牛骨胶原(Bio-Oss® Collagen, Geistlich Pharma)进行骨增量,骨胶原填入至平齐牙槽骨嵴顶处,不需冲压。可吸收双层胶原膜 (Bio-Gide®, Geistlich Pharma)修剪成型以覆盖移植物,采用双层膜技术,并以膜钉在距骨边缘3mm 处的骨壁上固定。粘膜瓣复位回其原位,胶原膜中心部暴露,用水平褥式缝合固定。用树脂粘接的暂时桥体临时修复前牙缺失,并避开与下方的软组织接触,以避免对其产生压迫。
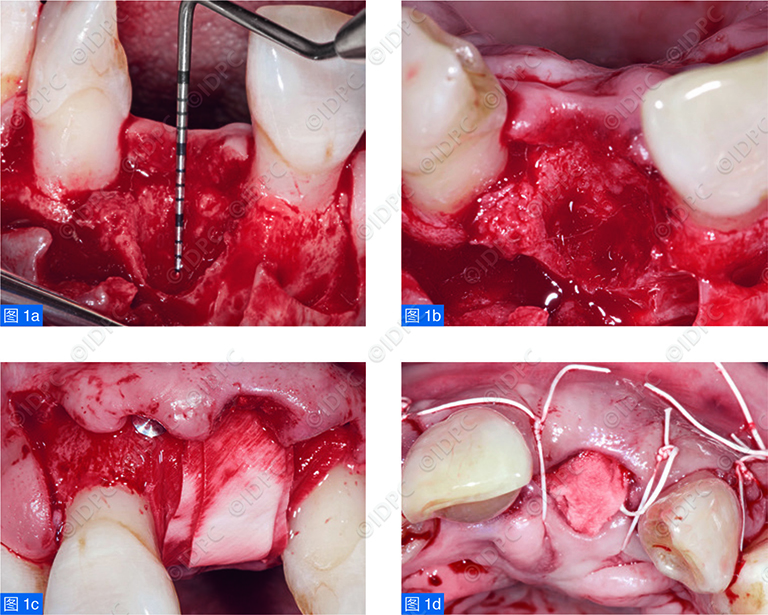
图1:骨增量术式的临床情况。(a)上颌中切牙拔除后牙槽窝缺损的颊面观。(b)咬合面观。(c)胶原膜覆盖。(d)组织瓣缝合后的情况,胶原膜部分暴露。
术后维护
所有患者均接受抗生素(阿莫西林和克拉维酸1g,术前1小时,术后12个小时服用)和止痛药(布洛芬600mg,仅疼痛时服用)治疗。通过0.12% 的氯已定漱口水含漱两周进行菌斑控制。术后两周拆线。术后第1个月每周复诊检查一次,然后每3个月检查一次,直到治疗结束。
放射学体积检查及线性测量
在牙齿拔除后即刻及骨增量手术12个月后进行CBCT扫描(New Tom/ NTVG;视野= 153.3mm宽×109.8mm高;厚度= 0.3mm;体素大小= 0.3mm;伏特值= 110kV;2mA;10秒)。拍摄时患者被要求戴用一个带有铝质阻射标记(高精度标记球,直径5mm,Martin & C)的透射丙烯酸树脂模板。三维体积分析的成像步骤在前期研究中已经得到验证。简而言之,将所有DICOM(Digital Imaging and Communications in Medicine)文件输入到Mimics 17.0软件(Mimics Innovation Suite),利用其相应的灰度阈值,通过mask creation工具将骨和牙齿分割开。牙槽骨体积重建所形成的三维重建图像生成并以STL文件格式输出。在术前术后的CBCT图像上引入参考点,并通过两个图像的对齐融合将牙槽嵴VOI 区域叠加。中部和后部参考点按照Alsufyani等的方法确认,前部参考点放置在标记球的中心部。通过体积重建可以获得牙槽骨重建的三维体积量,这一量值可以以立方毫米为单位计算。基于术前的牙槽嵴的骨高度和骨宽度得出很大的再生组织量,以此为基数计算12个月之后矿化组织的百分比。
针对同一CBCT影像,根据Jung等的方法进行线型测量。三条参考线分别为:垂直线(平行于牙槽窝长轴,从根尖点到牙槽窝中心点C-C),两条水平线(垂直于C-C 线,从牙槽窝最冠方和最根方投射)。接下来记录在基线和在术后12 个月以这些参考线为基准,颊侧牙槽骨板在舌侧骨板下1mm,3mm,5mm的厚度(VBP-1,VBP-3,VBP-5,此时只在基线时测量),牙槽窝颊侧中点的高度和牙槽窝舌侧中点的高度,牙槽嵴顶最冠方之下1mm,3mm,5mm处的水平牙槽嵴宽度(HW-1,HW-3,HW-5)。
这些测量由经验的工程师进行,为了检验检查者之间的可重复性,其中5个病例在两个不同的研究点进行了随机分配的再测量。测量可重复性差异< 5%。
组织学分析
在种植体植入时用环钻(2.0 × 8mm 内芯)获取拔牙窝中心部的活检骨标本。以Donath 和Breuner 方法预备。切片用toluidine blue/pyronine G(Sigma-Aldrich)染色,用带有经标定的数码相机(DXM1200,Nikon)的尼康光学显微镜(Eclipse E600)观察。用计量学方法在10倍的放大倍数下进行组织形态学测量。
统计分析
数据以平均值加减标准差(mean ± SD)表述。实验过程中影像学参数的变化通过配对t检验进行分析。统计分析用SPSS, Mac IBM 24.0版进行。 P < 0.05被认为具有统计学差异。
放射影像学测量
所有患者均进行了单颗牙的拔除,并完成了一年期的随访。大部分无法保留而拔除的患牙在上颌(77.8%),55.6%为切牙,44.4% 为前磨牙。
表一为在实验期间所获得的放射学参数。在基线时,9个牙槽窝中有6 个为牙槽嵴顶下3mm 处颊侧骨板缺如,三个为牙槽嵴顶下5mm 处颊侧骨板缺如。所有治疗位点在愈合中均无并发症发生。
表1:基线及骨增量术后12个月CBCT影像的线性和体积参数分析。(mean ± SD)
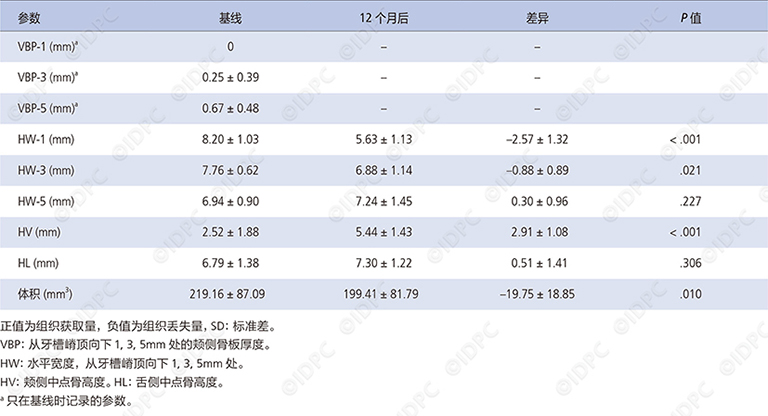
正值为组织获取量,负值为组织丢失量,SD:标准差。
VBP:从牙槽嵴顶向下1, 3, 5mm处的颊侧骨板厚度。
HW:水平宽度,从牙槽嵴顶向下1, 3, 5mm处。
HV:颊侧中点骨高度。HL:舌侧中点骨高度。
a只在基线时记录的参数。
在骨增量处理之后的12个月可见骨增量术式有效的保留了所有受试牙槽窝的舌侧牙槽骨嵴的高度,并且获得了颊侧骨板的垂直向增量,增加值为2.91 ± 1.08mm(P < 0.001)。统计分析显示,在牙槽嵴顶下1mm 处水平向吸收明显,吸收量为-2.57 ± 1.32mm(HW-1),在根尖区(HW-5)有较小的骨量增加0.30 ± 0.96mm。在这个时间点,矿化组织的填入量为可能再生组织量的91.49% ± 6.77%,P = 0.01。再颊侧骨壁近牙槽嵴顶3mm的区域内骨组织缺损量为8.51%。
所有受试位点均足以植入3.5mm到4mm直径的种植体,并无需再次骨增量。翻瓣后可以看到增量区的骨样组织。所有种植体植入后均稳定(图2)。图3显示了在基线拔牙后和愈合12个月后体积重建的CBCT影像。
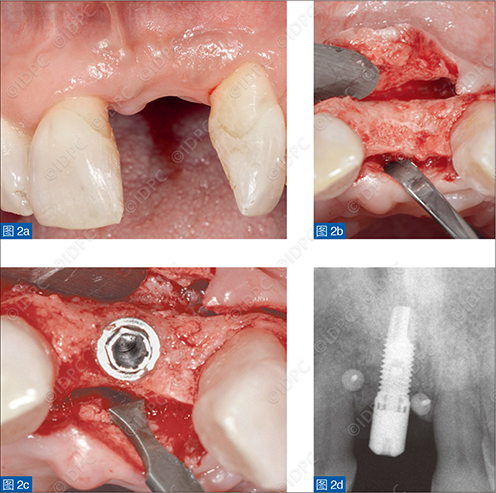
图2:12个月后种植体植入时的情况 (与图1中所示为同一病例)。(a)临床情况。(b)术中所见,显示骨组织水平向增量厚度。(c)种植体植入。(d)种植手术后的放射学影像。

图3:图1所示病例的体积分析。(a,b)牙槽窝在基线和组织重建愈合12个月后的CBCT影像。(c)牙槽嵴增量的组织重建。从基线开始的牙槽窝体积的变化用三维色图模型以黄色显示(增量区为橘黄色,吸收区为青色)。
组织形态学测量
愈合12个月后,骨增量材料周围没有任何炎症组织侵入(图4)。在高倍放大下可见板层骨组织在骨小梁内形成,生物替代材料和编织骨良好整合,在骨髓区血管的长入清晰可见。编织骨占总面积量的20.8% ± 10.8%,板层骨28.8% ± 7.7%,结缔组织23.3% ± 13.7%,Bio-Oss®:27.1% ± 11.6%。
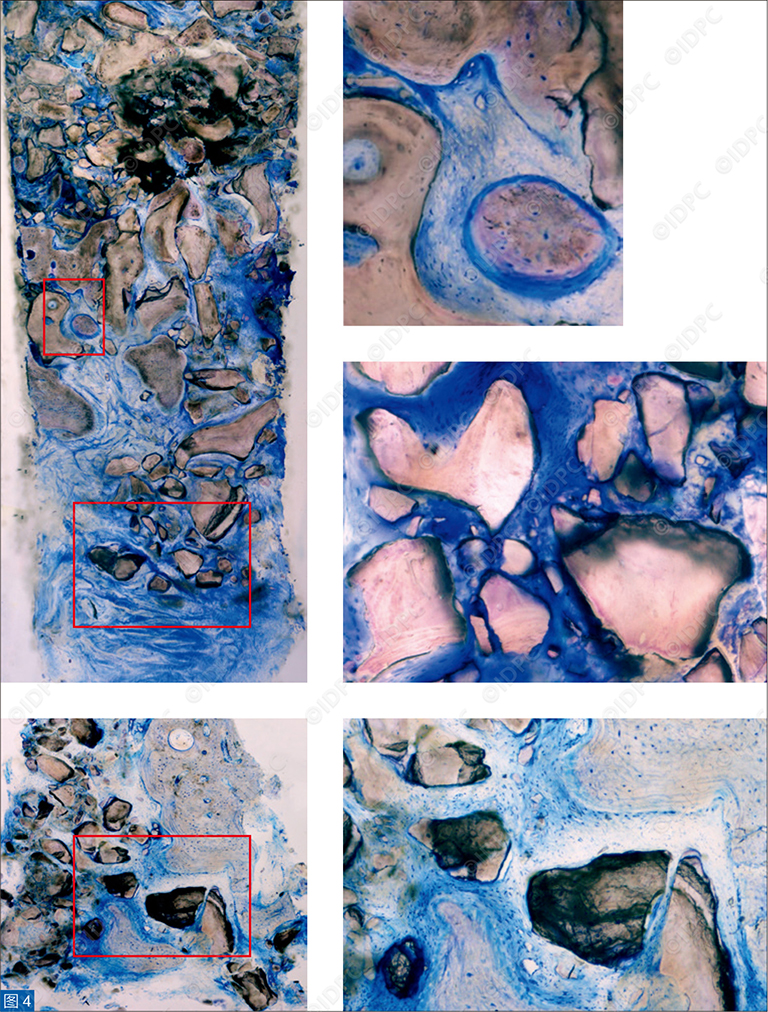
图4:两个Bio-Oss® Collagen胶原增量拔牙窝的显微图片:愈合12个月后的组织学变化(放大100倍,左侧),选择区的高度放大200倍,右侧。黑色的移植物颗粒为新形成的编织骨所包绕,新生骨基质和生物材料之间的界面是封闭的。骨基质,编织骨和板层骨为不同程度的蓝染。Toluidine Blue, Pyronine Y染色。
该研究旨在通过对重度牙周病患牙拔除后牙槽窝即刻骨增量重建,评估12个月愈合期后三维放射影像变化和组织形态学检查,已验证这种手术方法的有效性。术前和术后的CBCT 扫描,通过数字化叠加和分析,采用Mimics软件,可以准确的评估外形轮廓和体积的改变。
拔牙12个月后移植过的牙槽窝表现出平均的颊侧骨板的垂直向骨增量,约为2.91 ± 1.08mm,颈部水平向宽度的变化为-2.57 ± 1.32mm。在对于牙槽窝保存术的研究中也获得过相似的结果,在临床测量中水平向骨吸收约为1.2 - 3.5mm,在CBCT 图像测量中为1.4 - 2.1mm。
关于骨体积的变化的信息很有限。以前对于CBCT 图像的研究显示对于骨壁完整的牙槽窝和有开窗式裂开的牙槽窝,应用小牛骨粉植入并覆盖猪胶原膜或可吸收的聚乙丙交酯膜,在6 个月时组织的体积量减少为9.9%和23.8%。在本研究中矿化骨组织的填入量为基于基线骨组织形态所可能达到的骨组织再生量的91.49% ± 6.77%,骨量足以种植体植入,并无需再次进行骨增量。
这一优良的效果可能来源于应用了吸收效率较慢的骨移植材料以及用加以稳定固位的可吸收膜来覆盖。愈合形式为2期愈合。在粘膜瓣翻开时没有作粘骨膜的减张切开,而且在牙槽窝缺损区骨组织移植材料上用了双层膜覆盖并以固位钉固定,这样可以保证血块和骨组织移植物的早期稳定性。
关于人体上去小牛骨蛋白的吸收率和新骨的形成率研究结论不一。一些学者报道在愈合期3-7个月后,在四壁骨袋内的新骨形成率非常低。Nevins 等发现在骨壁缺损较多的情况下也有类似结果。相反的,Alkan 等发现在骨壁完整的情况下,术后三个月评估时只有近牙槽嵴顶处有少量的Bio-Oss®骨粉存在。
本研究显示在术后12个月时平均骨粉颗粒的残余量为27%,新骨形成量为49%。在所有切片中均可见骨整合现象非常明显,在骨粉颗粒周围有明显的编织骨包绕,而且同种异体骨粉颗粒之间有新骨形成的骨桥。在一篇关于牙槽嵴保存术的综述文章中,在术后的6-9个月,新骨形成的量为18%到64%,剩余的去蛋白小牛骨粉颗粒量在20%到30%。相反的,Fugazzotto 报道在12-13个月的愈合期后所有的骨粉均被吸收。
在重度牙周病所致的拔牙窝中放置同种异体吸收较慢的骨替代材料,并以胶原膜覆盖,即使有部分胶原膜的暴露,也可以获得一定程度的牙槽脊重建,其效果可以和传统的在完整牙槽窝内进行牙槽嵴保存术的术后效果相媲美。该方法的可行性还需要进行更大样本量,更长期随访的进一步研究以证明。


暂无评论