
系
客
服

扫码留言


“种植修复与软硬组织管理”因其应用的多面性和必要性备受医生们的关注。我们将从今年4月25号起,连续4个周二在“种植与组织管理”专栏分享欧美医生团队带来的一线种植领域的临床进展,从理论探索、病例分析出发,结合具体的方式方法、使用操作规范等,与您共同深度探讨常见与边缘问题。
本次专栏系列文献有:使用“一次性”理念实施无牙颌患者种植即刻负重的固定修复重建:6年随访(J.-C. Durand团队,法国)、病例报告:合并上颌窦外提升的上颌无牙颌种植修复重建(T. Thein团队,德国)、口腔种植体设计会影响边缘骨吸收吗?一项平行组随机对照等效性临床研究结果(R.-J. Kohal团队,德国)及猪胶原基质在角化粘膜增宽中的疗效研究:1项10年随访临床前瞻性研究(M. Manfredini团队,意大利),敬请关注。
——编辑部
作者:
Benedikt C. Spies
德国弗莱堡大学医学院牙科医学中心修复科
德国柏林夏里特医学院修复科、老年牙科和颌面外科
Maria Bateli
德国弗莱堡大学医学院牙科医学中心修复科
德国私人诊所
Ghada Ben Rahal
德国弗莱堡大学医学院牙科医学中心修复科
Marin Christmann
德国弗莱堡大学医学院牙科医学中心修复科
Kirstin Vach
德国弗莱堡大学医学中心,医学生物学及信息学研究所
Ralf-Joachim Kohal
德国弗莱堡大学医学院牙科医学中心修复科
摘要
目的:研究改良设计的实验组种植体(旨在增加初期稳定性)对MBL的影响与对照组是否具有等效性。方法:40名患者随机分配植入实验组或对照组种植体,植入位点骨床条件相同。种植体在植入时,戴牙时和1年随访时行影像学检查。如果MBL中平均差值(MD)的90%置信区间(CI)在- 0.25和0.25 mm之间,则认为两种治疗是等效的。此外,还评估了一些软组织参数和患者自述结局测评(PROMs)。为每位患者拟合线性混合模型,以评估时间对反应变量的影响。结果:共纳入33例患者(男21例,女12例;58.2 ± 15.2岁)的81枚种植体(试验组47例,对照组34例)进行研究分析。平均观察期为13.9±4.5个月(3例退出,3例失约,1例丢档)。1年后MBL校正MD为−0.13 mm (90% CI:−0.46-0.19;实验组:−0.49;对照组:−0.36;𝑝= 0.507)。结论:经过1年的观察,可以认为两种种植体系统都是成功的。对于目前设置的MBL,不能得两种治疗等效的结论。注册登记:本临床研究已在德国临床实验注册中心(ID: DRKS00007877)注册。
初期稳定性是在愈合期间保护种植体不受微动影响的最有效的手术策略,被认为是成功骨整合的先决条件。固位主要受宏观和微观层面上种植体设计以及与骨床未充分准备尺寸相关的平台/核心直径的影响。植入后,种植体周围发生骨重塑。这一过程最终形成“二期稳定性”,在种植体颈部区域表现出最主要的优势。
除了与钻针方案相关的种植体设计可能导致的表面改性外,市场上销售的不同种植体品牌对早期和晚期种植体损失的敏感性显著不同。种植体设计的各种修改已被提出,以增加初期稳定性并减少或防止主要针对种植体颈部区域的边缘骨吸收。最受评价的一种设计方案是使用直径较小的平台/基台,与使用匹配平台的植入物相比,使用所谓的“平台转移”植入物的MBL更少。另一种流行的设计改进是在种植体颈部区域使用微螺纹,被认为可以增强骨与种植体的接触。此外,这种设计改良被发现在减少牙槽嵴区域的剪切应力方面更有效,证明了生物力学原理在减少由过载引起的边缘骨吸收风险方面的作用。然而,临床相关性是一个有争议的话题,并且缺乏随机对照临床试验来评估这种系统的结果,并与标准设计进行直接比较。
到目前为止,文献中还没有足够的临床数据来说明与种植体核心直径相关的骨预备不足(为了增加初级稳定性)是否以及在多大程度上有利于保留边缘骨水平。SICmax®种植体(SIC公司,瑞士)的特点之一是,与传统设计的SICace® 种植体相比,在颈部有一个锥形微螺纹,直径增加(0.2 mm)。尽管直径增加了,但需要植入在由相同的钻针顺序准备的骨床上,因此预备成相同的尺寸。目的是在较软的骨中增加初级稳定性。
这项临床研究的主要目的是比较两种种植体系统在植入1年后影像学测定的边缘骨吸收。边缘骨水平稳定性与证据充分的SICace® 对照种植体的等效性应得到证明。次要目的是评估临床和患者自述结局测评的结果,通过一些软组织参数和治疗相关问卷进行评估。
研究设计
研究群体
参与本项研究的患者从德国弗赖堡大学医学中心修复科医生接诊的需要进行固定修复治疗的患者中招募。初步筛查包括临床检查以评估是否满足纳入标准,CBCT检查以保证目标区域有足够的骨量,不需骨增量手术即可满足种植条件,并取数字化印模与CBCT数据进行匹配。这使得种植体位置的三维设计和手术导板的制作成为可能。研究患者的入选标准为总体健康状况良好,无传染性疾病、糖尿病、骨性疾病和头颈部放疗。其他要求包括签署知情同意书,口腔卫生良好,无活动性牙周炎,未用过影响骨代谢的药物,不吸烟,无怀孕。
随机化和分配隐藏
依据nQuery Advisor 6.0生成的随机分组列表(Statistical Solutions, 美国)符合纳入标准的患者陆续随机分配至接受实验组或对照组种植治疗。这个列表是由没有参与治疗的统计学家生成的。分配隐藏执行顺序编号,不透明,密封的信封。病人按入科的时间顺序分配。在信封上写上参与者的名字和其他详细信息后,由研究护士依次打开信封。直到治疗之前,顺序是隐藏的。在患者需要多个种植体的情况下(即FDP或多个SCs/FDPs),该患者体内的所有植入物都是实验组种植体或对照组种植体,并纳入分析。实施治疗措施和评估结果的患者和牙医都对分组分配不知情。
研究种植体
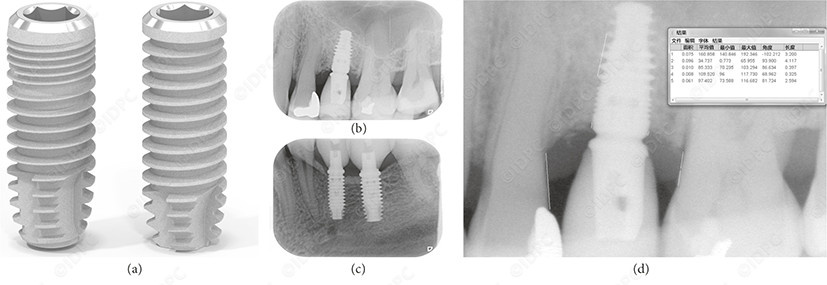
实验组(SICmax®)和对照组(SICace® )种植体的设计都包括内六角连接和粗糙(Ra:0.75)喷砂和酸蚀表面(图1(a))。这两种种植体都具有了倾斜(45°)平台转换和自攻螺纹设计。平台转换量(0.1-0.4 mm),倾斜角度大小和种植体的间距随种植体平台的不同而变化,但两种种植体系统的平台相关部分相同。尽管与平台相关的螺距相同,但实验组种植体具有更锋利的侧面和螺纹角度,从而增加了螺纹槽的宽度。对照组种植体有一个递增的根尖区切割刃,而实验组种植体有一个圆形的根尖基部。与对照组种植体相比,实验组种植体的上部结构为锥形增加的中芯直径(小直径),并在该区域配备了微螺纹。此外,与在相同种植床尺寸条件下的对照种植体的对应平台相比,实验组种植体的外直径(大直径:+0.2mm)有所增加。实验组种植体的设计是为了在软质骨中获得更高的初期稳定性。然而,在本研究中,无论骨质量如何,两种种植体都按照上述随机化程序植入。所有使用的产品(手术中和修复中)都是注册的和市售的产品。实验组和对照组种植体的尺寸见表1。

外科方案
通过牙槽嵴顶切口翻起粘骨膜瓣,植入骨水平种植体(即种植体的所有区域与牙冠骨平齐)。按照制造商的建议用钻针预备窝洞。应用三维导板引导种植体位置(2014年4月之前:implant3D,med3D公司,德国;2014年4月以后:SMOP,Swissmeda,瑞士)。直接通过扭矩扳手测试评估初期稳定性。种植体埋入愈合。为了监测种植体边缘骨吸收情况,在种植体植入后构建一个个性化的口内X线片支架,以方便获得标准化的X线片。为患者提供了家庭护理保养指导,并安排了个人术后检查。7 - 10天后,拆除缝线。在多单元固定桥病例中,可摘临时修复体在术后14天内未被戴入。
修复方案
种植术后3个月,对两组患者均取种植体水平的开窗印模。取模前2周行二期手术。最终的修复体在种植体植入后4-6个月戴入。所有修复体均采用螺丝固位。最终修复体戴入之后拍摄数字标准化根尖片并进行临床测量。
临床检查
随访安排在种植体植入后1年。随访内容包括软组织参数探诊深度(PD)、临床附着水平(CAL)、牙龈退缩(GR)、改良出血指数(mBI)和改良菌斑指数(mPI),后两者测量标准源自Mombelli等的文献。用牙周探针测量PD、CAL和GR参数,精确到毫米。收集修复体戴入时的数值用于后续比较。在基线上定义的咬合/切牙参考点作为测量标志点。
影像学检查
种植体植入后,使用定制的胶片支架拍摄标准化X线片。采用个性化的硅橡胶咬合配准实现了X线片的标准化。在最终冠/桥戴入后和1年随访时拍摄进一步的X线片(图1(b)和1(c))。种植体植入时的边缘骨水平作为基线。通过使用图像分析软件(ImageJ,美国)测量从种植体肩部到每个种植体的近远中骨与种植体的初次接触点的距离,记录相邻骨水平的变化(图1(d))。通过已知的两点间距校准所有图像的放大倍数。
患者自述结局测评(PROMs)
应用视觉模拟量表(VAS)分别在患者术前检查,戴入最终修复体,并在后续随访阶段评估患者的功能,美学,感觉,语言和自我感受。为了进行标准化的程序,患者被要求在一条线上(10厘米,无刻度)标记符合他们主观感知的点。左端点代表“最不满意”(0%),右端点代表“最满意”(100%)。用尺子测量患者的标记(1mm为1%)。
生存/成功标准
采用van Steenberghe标准。“成功的种植体”被定义为种植体不会引起局部或全身的过敏、毒性或严重的感染反应,为功能性修复体提供固定,没有任何骨折或弯曲的迹象,没有任何动度,并且在口内X光片上没有任何低密度影。“存活的种植体”被定义为种植体保留在颌骨中并且稳定,受试者的治疗在功能上是成功的,即使所有的个体成功标准都没有达到。
统计学分析
本研究的主要结果是通过影像学检查评估两个治疗组种植体近远中边缘骨吸收(MBL) [mm]方面的等效性假设。在研究开始时确定当均值差异(Δ𝐸: 𝜇1 − 𝜇2)的双边(1−2𝛼)∗100%置信区间(CI)在𝜀1/𝜀2 = 0.25 mm的等效范围内时,则决定宣布等效性成立。为了满足𝛼 = 0.05的80%的检验效力,需要总共34例植入1枚种植体的患者在每个研究臂上。假设每个臂的共同标准偏差𝜎2 = 0.35 mm来自最近对照组种植体的研究。𝜇1−𝜇2的90% CI是通过拟合线性混合模型构建的,随机截取每个患者的数据,分析两组患者从种植体植入到1年随访期间MBL的差异。在足够的时间内没有达到每组34例患者的计算样本量,但根据研究方案,允许并实施了每个受试者植入多枚种植体(平均每个患者2.4枚种植体)。因此,一旦得出患者样本数量招募失败的结论,就进行MBL的组内相关系数(ICC)的评估。术后随访1年,计算出ICC为0.08。因此,对照组共34个种植体(15名受试者),实验组共47个种植体(18名受试者)有随访1年的测量数据,认为足以进行统计分析。对不同治疗组间的真实差异数据(Δ𝐸)进行分析,拒绝接受原假设(𝐻0:Δ𝐸 > 𝜀1或 Δ𝐸 < −𝜀2 ),支持备择假设(𝐻𝑎:−𝜀2≤Δ𝐸≤𝜀1)。此外,为每位患者拟合具有随机截距的线性混合模型,以评估时间,组和时间组相互作用对影像学和临床检查(MBL、PD、CAL、GR、mBI和mPI)测量值的影响。
对于PROMs,配对𝑡-test用于计算治疗前和修复体戴入后调查结果之间的变化。采用“Bonferroni”方法对多重测试问题进行了修正。采用随机截距的线性混合模型对每个患者进行拟合,以评估修复体戴入后患者满意度的时间效应。
数据计算使用统计软件STATA 14.2 (StataCorp LT, 美国),使用“xtmixed”。统计显著性差异水平设为𝑝<0.05。
随访情况
生存表分析
未观察到种植失败或不良事件。随访1年后,两组患者的生存率和成功率均为100%。
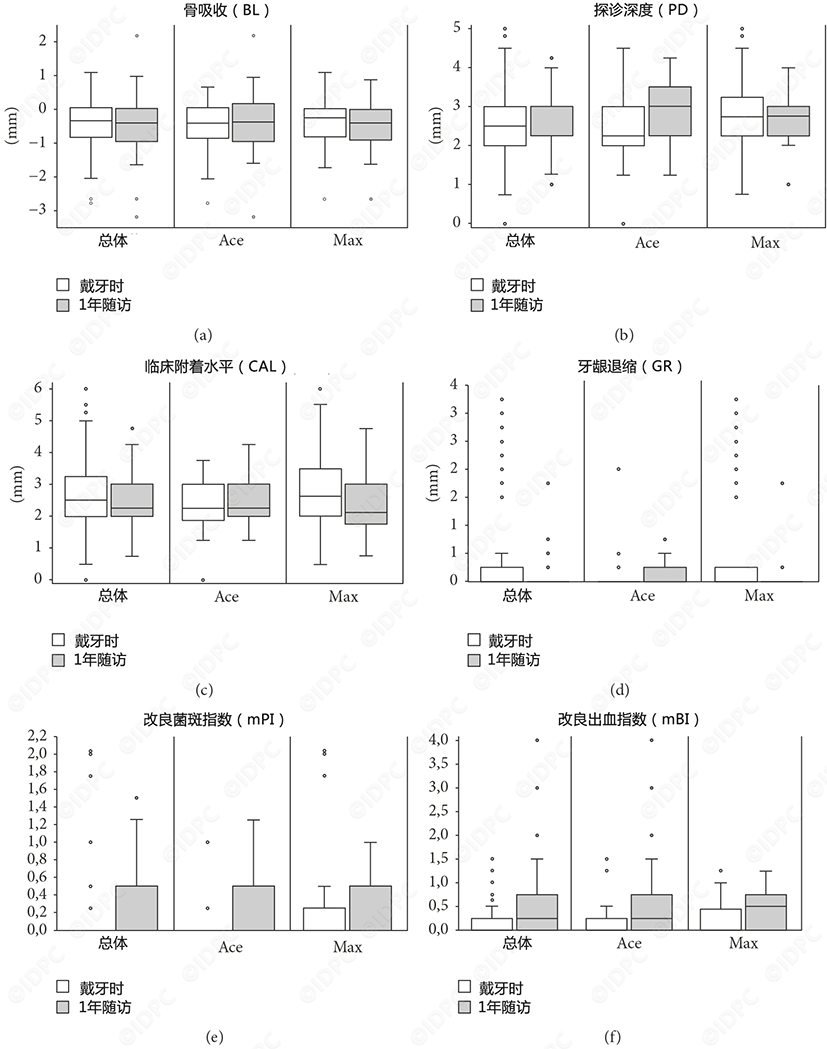
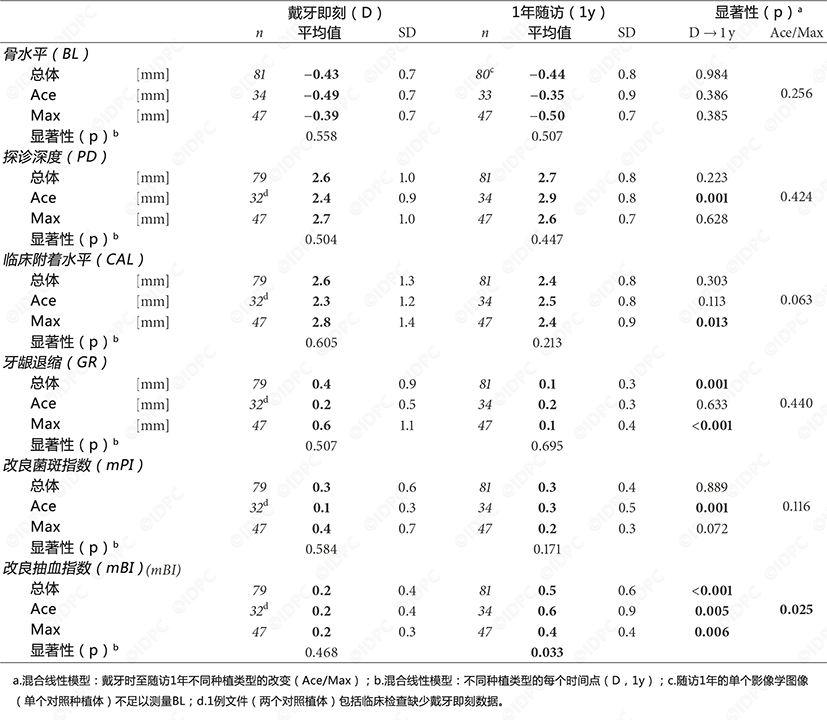
影像学结果(图3,表2)
总体而言,从植入种植体到1年随访期间,平均骨质吸收为0.44mm(𝑝<0.001;实验组:0.50±0.7 mm,对照组:0.35±0.9 mm)。各组间差异无统计学意义(𝑝= 0.507)。最终修复体戴入后,两组内骨水平随时间变化均无统计学意义(𝑝≥0.385),此外,两组之间无差异(𝑝= 0.256)。然而,1年后平均MBL的调整差值为- 0.13 mm (90% CI:- 0.46-0.19 mm;实验组:−0.49 mm,对照组:−0.36 mm)。根据研究开始时定义的等效边界(0.25 mm),不能得出两组治疗具有等效性的结论。
修复类型(SC/FDP;𝑝= 0.761),性别(𝑝= 0.672),位置(前牙区/后牙区;𝑝= 0.533),上下颌(𝑝= 0.833),种植体平台(3/4/5 mm;𝑝= 0.249),种植体长度(7.5-14.5 mm;𝑝= 0.421),骨质量(根据Lekholm和Zarb 分为1-4;𝑝= 0.428),骨量(根据Lekholm和Zarb分为A-E;𝑝= 0.437),植骨手术(GBR/不植骨;𝑝= 0.409),植入扭矩(𝑝= 0.684),骨内固位(单/双皮质;𝑝= 0.496)对边缘骨水平随时间的变化无显著影响。
临床结果(图3,表2)
各组改良出血指数均显著升((𝑝<0.001),而在戴入修复体后观察到牙龈边缘的冠向生长(𝑝= 0.001)。两组在1年随访时的数值与修复体戴入时的数值相比有显著差异,仅发现改良出血指数有利于实验组种植体(𝑝= 0.025)。
分别对两组进行评估,对照组种植体在1年后的探诊深度(𝑝= 0.001)和菌斑指数(𝑝= 0.001)显著增加,而实验组临床附着水平(𝑝= 0.013)显著降低,并观察到种植体周龈缘冠向生长(𝑝<0.001)。
患者自述结局测评(PROMs;图4,表3)。
与治疗前情况(46.8 - 68.2%)相比,所有评估均显示在修复体戴入时VAS平均值显著提高(77.6-89.5%;𝑝≤0.0007)。这一显著改善在所有评估类别中均保持稳定至1年后随访(83.4-92.7%;𝑝≥0.130)。不同类别种植体间未及明显差异(𝑝≥0.160)。

在种植牙科领域,临床实验的目的是证明两种或两种以上治疗方法的等效性,传统上使用的是证明优越性的方法,如果没有发现统计学差异,则错误地声称这些治疗方法是等效的。然而,只有当平均差异的CI的上界和下界都包含在基于假定或证明的临床相关性的先验指定的等效范围内时,才能声称等效。双边置信区间水平可以用公式1−2𝛼* 100%确定。由于本研究的假设检验认为单边5%显著性水平是可以接受的,因此可以使用90%的双边CI。然而,基于它的等价检验的显著性水平为𝛼而不是2𝛼。在本实验中进行等效性测试的目的是比较改良的实验组种植体设计(旨在增加在软质骨中的初期稳定性)与经过验证的结果成功的对照组种植体的MBL。本研究的统计分析显示,一年后平均MBL调整后的差异为−0.13mm, 90% CI范围为−0.46 mm至0.19 mm。根据研究开始时定义的等效边界,无法得出两组之间的等效性。这主要是由于在研究方案提出的时间点,与作为参考的值(0.35 mm)相比,实验组(0.7 mm)和对照组(0.9 mm)的骨水平测量的标准偏差较高。这可能是由于在本研究中扩大了纳入标准(例如,在上颌骨和下颌骨同时植入种植体,同时包括单冠和固定桥进行修复)。
本研究的实验组植入物不仅与对照组植入物在颈部区域不同。然而,除了直径增加之外,种植体颈部设计可能被认为是两种系统之间最相关的差异,也是为数不多可获得类似文献的设计方面。出于这个目的,来自同一组的研究似乎最适合进行比较。目前大多数其他可用的研究要么缺少一个对照组,要么仅关注植入物宏观设计的修改,不包含其他有待研究的混杂协变量。根据Moon及其同事的研究,所有的研究都包括两组相同品牌、尺寸、表面和种植体-基台连接的种植体进行X线监测,随访时间从1年到3年。这些文献中有两篇单纯讨论了种植体颈部存在微螺纹的实验组与包含大螺纹颈部的对照组,而另外两篇实验中在两组中都包含颈部微螺纹种植体,侧重关注种植体颈部轴向角度设计(锥形或直型)或螺纹精确位置(齐平固定装置边缘或在边缘下0.5mm)。接下来,首次提到的两份文献将与这项工作的结果进行比较。在一项试验中,招募了17名患者,并植入了两种类型的植入物。在整个群体中,在同一受试者口内相邻的位置植入这两种植体,均匀分布到上下颌骨。最后,对MBL进行X线检查。结果,经过三年的观察,两种种植体的平均MBL显著差异,微螺纹种植体组结果更好(微螺纹组0.24 mm,无微螺纹组0.51 mm,𝑝= 0.001)。尽管在本研究中没有发现明显的差异,但可以认为两种SIC种植体的平均MBL在相同的范围内(0.35/0.50 mm)。在Lee及其同事的研究中没有进行软组织评估。在第二项实验中,在20名患者的牙列缺损区,并列植入两组种植体。观察一年后的平均MBL差异(0.15 mm vs 0.13 mm)无统计学意义(𝑝= 0.669),这与目前的研究结果一致。然而,与我们的发现相比,这些值似乎更小。此外,还评估了种植体周围的软组织情况和平均菌斑指数(mPI;0.35和0.4)和出血指数(mBI;0.28和0.21)组间差异无统计学意义。与本研究的mBI和mPI值相比,这两个指数都在相同的范围内。其他软组织变量如探诊深度、临床附着水平和牙龈退缩未被提及。当关注这些变量时,本研究的实验组植体显示出略微好的结果。与对照组相比,实验组种植体获得附着(𝑝= 0.013),并且在戴牙后显示牙龈边缘的冠向生长(𝑝<0.001),而在对照组植体处探诊深度值增加(𝑝= 0.001)。除了种植体设计的潜在影响外,研究参与者的口腔卫生可能也影响了这些结果。与实验组相比,对照组植体菌斑指数增加(𝑝= 0.001)。此外,出血指数在两组中均有增加,对照组的更高(𝑝= 0.025)。
实验组植体的改进设计旨在提高初期稳定性。然而,在本研究中,与对照组相比,实验组的植入扭矩仅略有增加(表1)。这可能是由于尽管采用了随机分组,但两组之间的植入部位分布仍然存在不均匀造成的。考虑到两组间种植体位置的分布,我们可以得出结论,尽管较多植入骨质较软的上颌骨,实验组种植体的设计可一定程度上提高植入扭矩。
在研究设计方面,参与者被随机分配到实验组或对照组。这代表了目前研究的局限性,因为更严谨的研究设计将包括需要双侧种植体植入(右侧和左侧)的患者或需要两个种植体并排植入的患者。在这种情况下,我们可以尽可能多地控制患者变量。在同一个体中植入的种植体会受到相似的愈合和可能相似的骨吸收现象的影响,在每个受试者中只植入一种类型的植入物可能会加剧这个问题,因为可能会增强给定受试者的积极或消极结果。然而,在观察一年后计算MBL的ICC,发现如上文所述为0.08。
然而,在种植牙治疗中,影像学学和临床参数只能提供一个客观而有限的关于口腔健康的认识。因此,强烈建议也考虑使用PROMs。在所有组中,可以在治疗后立即观察到参与者满意度的增加(如戴牙时)。随访一年的调查显示,积极效果没有减少,VAS值持续改善。没有发现组间差异。因此,从患者的角度来看,这两种治疗方法都被证明能够满足他们的需求,并产生持久的积极影响。
根据设定的等效试验的局限性,测试种植体在维持MBL时未能达到等效。零假设不能被否定。然而,考虑到一年以后的存活率/成功率和0.50/0.35 mm的平均骨吸收,两种种植系统都显示出良好的效果,可以推荐用于临床。此外,两种系统都能很好地满足患者的需求。
本研究由SIC公司(瑞士)支持,以支付人员费用。受试者必须承担治疗的全部费用。Ralf-Joachim Kohal, Benedikt Spies和Marin Christmann在公司赞助下进行讲座。作者声明没有进一步的利益冲突。
Benedikt C. Spies和Maria Bateli对本研究做出了同等贡献。


暂无评论